|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| UDK 616.12-008.46-085 COBISS.SR-ID 247457036 |
ISSN 0350-2899. - Vol. 42, br. 2 (2017), str. 102-109. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Prikaz slučaja/Case report Neobično povoljan tok hronične
srčane insuficijencije kod bolesnika sa dilatacionom
kardiomiopatijom i veoma niskom ejekcionom frakcijom leve komore
tokom troipogodišnjeg praćenja |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Preuzmite rad u pdf formatu | Sažetak: Srčana
insuficijencija predstavlja sindrom koji je posledica niza
strukturnih srčanih oboljenja, zbog čega srce ne može da obezbedi
dovoljno snabdevanje krvlju da bi se zadovoljile potrebe organizma
za kiseonikom. Kod našeg bolesnika je prikazan tok dijagnostike i
lečenja teške srčane inusficijencije kod bolesnika sa dilatacionom
kardiomiopatijom mešovite etiologije (ishemijska, dijabetes,
etilizam). Istaknut je značaj rezistencije kako na peroralno davanje
diuretika u hroničnoj srčanoj insuficijenciji, tako i mnogo bolji
odgovor na kasniju promenu vrste oralnog diuretika: bumetanida
umesto furosemida. Bolesnik koji je naizgled bio u terminalnoj fazi
srčane insuficijencije, sa idejom da mu se pomogne rekonstrukcijom
mitralne valvule, terapijom autolognim matičnim ćelijama,
implantacijom kardioverter defibrilatora i stavljanjem na listu za
transplantaciju srca oporavljen je putem konvencionalne terapije za
srčanu inuficijenciju. Prognoza pacijenta je značajno poboljšana,
bez obzira na početnu procenu visokog godišnjeg mortaliteta Siettle
Heart Failure Modelom. Detaljna analiza dvodimenzijskih i Dopler
parametara rutinski dobijena iz ehokardiografije pružila je značajne
prognostičke informacije kod ovog bolesnika. Ejekciona frakcija ovog
bolesnika je uz optimalnu nefarmakološku i farmakološku terapiju
zadovoljavajuće porasla za 3,5 godine za 14% (EF 18% vs 32 %) iako
bez regresije dilatacije leve komore, ali uz redukciju veličine leve
pretkomore i poboljšanje dijastolne disfunkcije. Terapija je data na
osnovu preporuka evropskog vodiča za srčanu insuficijenciju iz 2016.
godine: ACE inhibitor, betablokator, spironolacton, bumetanid,
acetilsalicilna kiselina, statin, uz dobru regulaciju dijabeta i
blagu fizičku aktivnost. Mada prospektivne kliničke studije još uvek
nedostaju, korišćenje ehokardiografije u individualnom slučaju za
praćenje uspeha terapije i za segregaciju rizika trebalo bi da bude
uključeno u savremenu strategiju lečenja srčane insuficijencije i da
ima uticaj na kliničko odlučivanje za transplantaciju srca. Ključne reči: srčana insuficijencija, dilataciona kardiomiopatija, redukovana sistolna funkcija leve komore. Summary: Cardiac insufficiency represents a syndrome
caused by a wide spectrum of structural heart diseases, which makes
the heart unable to provide enough blood supply to meet the body’s
needs for oxygen. We can see the course of diagnostics and treatment
of severe cardiac insufficiency in our patient who has previously
been diagnosed with dilatational cardiomyopathy with mixed etiology
(ischemic, diabetes, ethylism). There is a significant resistance to
dispensation of peroral diuretics in chronic cardiac insufficiency
and much better response to switching the type of oral diuretic:
bumetanide instead of furosemide. The patient, who was, seemingly,
in terminal phase of cardiac insufficiency with an idea to be
treated by reconstruction of mitral valve, stem cells, cardioverter
defibrillator and placement on a heart transplant list, has made a
solid recovery using conventional cardiac insufficiency therapy The
prognosis has been significantly improved, in spite of estimated
high rate of mortality using the Seattle Heart Failure Model. A
detailed analysis of two-dimensional and Doppler parameters
routinely obtained from echocardiography provided significant
prognostic information in this patient. The ejection fraction of
this patient, with optimal non-pharmacological and pharmacological
therapy, increased satisfactorily in 3.5 years by 14% (EF 18% versus
32%), although without regression of left ventricle dilatation, but
with size reduction of left atrium and improvement of diastolic
dysfunction .The therapy was based on the recommendation of the
European Guide for Cardiac Insufficiency published in 2016: ACE
inhibitor, beta-blocker, spironolactone, bumetanide, acetylsalicylic
acid, statin, with good regulation of diabetes and mild physical
activity. Although prospective clinical studies are still to be
conducted, the use of echocardiography in an individual case to
monitor treatment success and risk segregation should be included in
a modern strategy for the treatment of cardiac insufficiency and
have an impact on clinical decision for heart transplantation. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
UVODSrčana insuficijencija predstavlja sindrom koji je posledica niza
strukturnih srčanih oboljenja, zbog čega srce ne može da obezbedi
dovoljno snabdevanje krvlju da bi se zadovoljile potrebe organizma
za kiseonikom[1]. Za praktične svrhe, srčana slabost se definiše
klinički kao sindrom u kome bolesnici imaju tipične simptome
(zadihanost, gušenje, ortopneju, otoke nogu, smanjenu toleranciju na
napor, zamaranje i umor) i znake (tahipneja-frekvenca respiracije
veća od 16/min, povišen jugularni venski pritisak, plućni
kasnoinspiratorni pukoti, treći srčani ton-galopski ritam, srčani
šum, hepatojugularni refluks, lateralno pomeren ictus cordis), koji
nastaju zbog nenormalnosti u srčanoj strukturi i funkciji [1].
Najčešći uzroci srčane insuficijencije jesu oboljenja miokarda koja
dovode do ventrikularne disfunkcije i sniženja ejekcione frakcije
srca [1]. Srčana insuficijencija je smrtonosna i onesposobljavajuća
bolest [2]. U akutnoj srčanoj insuficijenciji (akutizacija hronične
srčane insuficijencije, kardiogeni edem pluća, kardiogeni šok) cilj
je da se sprovede hitno simptomatsko poboljšanje i spašavanje
pacijenta od neposrednog i pretećeg kardiorespiratornog aresta
optimizujući hemodinamski i neurohumoralni status i prevenirajućii
akutno oštećenje miokarda, bubrega i ostalih organa. Akcenat u
akutnoj srčanoj insuficijenciji je na lekovima koji se daju
intravenski [3]. U hroničnoj srčanoj insuficijenciji ciljevi su da
se spreči hronično progresivno oštećenje miokarda, prevencija ili
reverzija remodelisanja srca, da se poboljša kvalitet života,
minimizuju simptomi i produži život [3]. Epidemiološka ispitivanja
pokazuju da 30-40% bolesnika umire u prvoj godini od postavljanja
dijagnoze, dok 60-70% doživi smrtni ishod unutar nekoliko godina. U
Framingemskoj studiji medijana preživljavanja je 1,7 godina za
muškarce i 3,2 godine za žene, tako da samo 25% muškaraca i 38% žena
preživi 5 godina [2]. Jednogodišnji mortalitet 1853 bolesnika iz
multicentričnog registra EVITA-HF nemačkih autora [4] je bio 16,8% a
ukupno rehospitalizacija ili smrtni ishod 56% za dve godine praćenja
pacijenata sa NYHA klasom III/IV. Prognoza bolesnika sa srčanom
insuficijencijom i 1, 2 i 3-godišnje preživljavanje se lako
izračunava iz kliničkih, laboratorijskih i farmakoloških podataka
putem Seattle Heart Failure Modela (SHFM) preko sajta
https://depts.washington.edu/ahfm [2]. Mortalitet je veći kod
bolesnika koji su bili hospitalizovani [5] i znatno je veći od
smrtnosti bolesnika obolelih od karcinoma dojke, uterusa i prostate
[6]. Težina srčane insuficijencije se određuje prema klasifikaciji
Njujorškog kardiološkog društva (tabela 1).
PRIKAZ SLUČAJARadi se o pacijentu, gospodinu S.Đ. starosti 62 godine, koji je
prvi put došao na pregled 20.02.2014. godine zbog jakog zamaranja i
gušenja u stanju mirovanja uprkos ordiniranoj terapiji. Šest meseci
unazad, od septembra 2013. javljaju se izražene tegobe: jako
zamaranje, otoci nogu, oseća gušenje koje je intezivnije kada se
kreće, na upotrebu NTG-a gušenje prolazi. Oko dva meseca unazad
stanje se pogoršava i u toku noći, pacijent spava sedeći (orthopnea
per anamnesis), ali se leči ambulantno kod interniste koji ne
indikuje hospitalizaciju. Pacijent negira tegobe u vidu stezanja ili
nelagodnosti u grudima. Anamnesis vitae: pre 18 godina pacijent je
imao infarkt miokarda dijafragmalne lokalizacije a pre 8 godine
rađena je koronarografija i tada je uočeno da je desna koronarna
arterija (RCA) okludirana a cirkumfleksna grana leve koronarne
arterije (RCx) na optuzno-marginalnoj prvoj grani (OM1) sužena oko
90 % koja je tada stentirana. Bio je hospitalizovan na Internom
odeljenju pre 9 meseci ali je gušenje shvaćeno kao ekvivalent angine
pectoris. Pacijent navodi da je ubrzo posle izlaska iz bolnice
ponovo osećao gušenje i zamaranje. Postoji podatak o radionuklidnoj
ventrikulografiji iz avgusta 2014, gde je određena EF oko 20%. Na
osnovu Holter monitoring 24h EKG-a sa više epizoda asimptomatske
kratkotrajne ventrikularne tahikardije predložena je implantacija
kardioverter-defibrilatora (ICD) što pacijent nije prihvatio.
Pacijent boluje od DM tip II od 2006. godine koji je regulisan
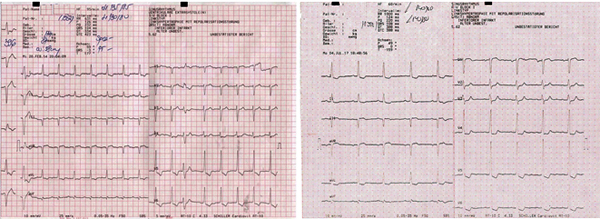
(HbA1c 6.2%). Heteroanamnestički ranije prisutan etilizam. Slika 1. EKG od 20.02.2014. na dolasku i EKG od
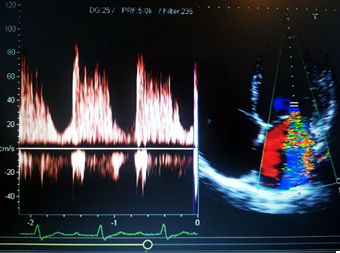
04.07.2017. godine na poslednjoj kontroli. Ehokardiografski nalaz ukazuje da je leva komora jako dilatirana, globozno remodelisana sa ejekcionom frakcijom EF=18% na M modu (Teicholtz) a po Simpsonu u B-modu je oko 20%. Mitralni kuspisi tanki, normalne pokretljivosti sa mitralnom regurgitacijom (MR) 3+ (Slika 2a) na Doppleru, vena contracta 8 mm a parametar dP/dT = 552 mmhg/s. Postoji akinezija inferiornog, anteroseptalnog zida kao i apeksa. Desna komora dilatirana, sistolni pritisak desne komore (RVSP) je 57 mmHg (povećan- plućna hipertenzija). Vena cava inferior je dilatirana: 24 mm a jetra dijametara 18,2 cm. Uočava se pleuralni izliv-hidrotorax i to desno bazalno dijametra 4,8 cm a levo dijametra 4,1 cm. Slika 2a: Dilatirana, globozno remodelisana leva
komora sa ejekcionom frakcijom EF=18% i teškom mitralnom
regurgitacijom (MR)3+ - vena kontrakta 8mm
Pri ovom prvom pregledu izračunata prognoza ovog pacijenta je
loša (Seattle Heart Failure Model-SHFM): Predikcija mortaliteta je
20% u prvoj godini, 63% u drugoj a 72% posle 5 godina. Odmah je
započeta intravenska terapija diuretikom-frakcionirano ampule
Furosemid 120 mg, a naredna tri dana ampule Furosemid 60 mg
intravenski preko dnevne bolnice Internističke ordinacije “Dr
Bastać”. Istovremeno je primao peroralno inhibitor angiotenzin
konvertaze (ACEI), betablokator, statin i acetilsalicilna kiselina,
dok je spironolacton pauziran zbog hiperkaliemije. Pacijent je
edukovan za kućno merenje diureze, krvnog pritiska i srčane
frekvence i da se naredna 3 dana javlja na kontrole. Tokom
intenzivne intravenske diuretske terapije dolazi do značajnog
poboljšanja. Pacijent se vec narednog dana oseća subjektivno bolje,
manje oseća gušenje i zamaranje, a do kraja i.v. diuretske terapije
dolazi i do vidljivog kliničkog poboljšanja (tabela 2).
Na kontroli nakon dva dana, zbog smanjenja subjektivnih tegoba i
poboljšanja fizikalnog nalaza i ehokardiografije, pacijentu se
ordinirana samo peroralna terapija za srčanu insuficijenciju u
tabletama: Zofenopril tbl 7,5 mg 1 x 1, Nebivolol tbl 5 mg 1x1,
Digoksin 0,25 mg tbl 1x1: 5 dana, 2 dana pauza; Bumetanid 1mg po
šemi 2+2+0; Amiodaron tbl 2x1, Trimetazidin tbl 35 mg 2x1,
Acetilsalicilna kiselina tbl 100 mg 1x1, Atorvastatin tbl 20 mg 1x1,
Metformin tbl 1000 mg 2x1, dugodelujući Insulin s.c 8 jedinica
uveče.
Na kontrolnom pregledu 2017. godine (posle 3,4 godine) pacijent
se oseća subjektivno jako dobro, negira zamaranje i gušenje, može da
spava na ravnom, bez edema NYHA II- ima dispneju samo pri većem
naporu, kardijalno kompenzovan sa EF 25% do 30%. (tabela 3.) DISKUSIJAIako je pacijent pre dolaska u Internističku ordinaciju lečen načelno po preporukama Evropskog vodiča za dijagnostiku i lečenje srčane insuficijencije [1]-velikom dozom furosemida peroralno 260 mg (1/2 tbl forte oblika) uz spironolacton, ACE inhibitor i betablokator, pacijent je 2 meseca imao ortopneju, to se lako otkriva klinički anamnezom i inspekcijom te u nejasnim slučajevima dopunskim metodama znakom komete na ultrazvuku pluća ili nalazom pleuralnog izliva [8]. Novi vodič ističe da u takvoj akutizaciji srčane insuficijencije, gde postoji rezistencija na diuretike peroralnim putem te loša intestinalna apsorpcija, obavezno treba rano dati intravenski diuretik a ukoliko je diureza slaba, zameniti ga drugim ili trećim diuretikom (furosemid vs bumetanid vs torasemid). U našeg bolesnika pokazana je rezistencija kako na peroralno davanje diuretika u hroničnoj srčanoj nsuficijenciji, tako i mnogo bolji odgovor na kasniju zamenu oralnog diuretika: bumetanida umesto furosemida, što su opisali i drugi autori [9,10,11] kao i genetski osnov rezistencije na određenu vrstu diuretika Henleove petlje [12]. Detaljna analiza dvodimenzijskih i Dopler parametara rutinski dobijena iz ehokardiografije može da pruži prognostičke informacije kod bolesnika koji imaju hroničnu srčanu insuficijenciju sa redukovanom sistolnom funkcijom to jest ejekcionom frakcijom leve komore ispod 40% [13]. Ejekciona frakcija našeg bolesnika je uz optimalnu nefarmakološku i farmakološku terapiju zadovoljavajuće porasla za 3,5 godine za oko 10% (EF 18% vs 32 %) bez regresije dilatacije leve komore ali uz redukciju veličine leve pretkomore i poboljšanje dijastolne disfunkcije na terapiju ACE inhibitor, betablokator, spironolacton, bumetanid, (acetilsalicilna kiselina, statin) uz dobru regulaciju dijabeta i fizičku aktivnost. Mada prospektivne kliničke studije još uvek nedostaju, korišćenje ehokardiografije u individualnom slučaju za praćenje uspeha terapije i za segregaciju rizika trebalo bi da bude uključeno u savremenu strategiju lečenja srčane insuficijencije. U našeg bolesnika koji je naizgled, bio u terminalnoj fazi sa idejom da mu se pomogne rekonstrukcijom mitralne valvule, matičnim ćelijama, kardioverter defibrilatorom i stavljanjem na listu za transplantaciju srca došlo je do dobrog oporavka sa poboljšanom prognozom, bez obzira na početnu visoku procenu godinšnjeg mortaliteta. Rekonstrukcijom mitralne valvule još uvek se dobijaju kontraverzni rezultati [14-15]. Gorman JH i sardanici tvrde da hirurgija mitralne valvule ne utiče na preživljavanje [16]. To objašnjavaju Sannino i saradnici u prvoj meta-analizi sekundarne mitralne regurgitacije u srčanoj insuficijenciji da MR čak i blaga, iako koreliše sa nepovoljnim ishodom kod ishemijske ili idiopatske kardiomiopatije [17] kao intrinzička konsekvenca disfunkcije leve komore nema kauzalni odnos prema mortalitetu. Terapija matičnim ćelijama nije bila indikovana [18]. Našem pacijentu nisu mogle biti odredjivane vrednosti natriuretskih peptida u serumu, što je nedostatak prikaza [19]. Takođe realni napredak u lečenju dodatnim smanjenjem mortaliteta je uvođenje inovativnog lekaAngiotensin–Neprilysin inhibicije (Sacubitril-Valsartan) [20], ali lek kod nas nije još registrovan. ZAKLJUČAKKod našeg bolesnika koji je naizgled bio u terminalnoj fazi D hronične srčane insuficijencije NYHA klase IV, posle uspešnog lečenja akutizacije intravenskim diureticima sa idejom da mu se maksimalno poboljša prognoza urađeno je razmatranje naprednih strategija lečenja: 1. rekonstrukcijom mitralne valvule, 2. lečenje matičnim ćelijama, 3. kardioverter defibrilatorom i 4. stavljanjem na listu za transplantaciju srca. Međutim, i bez tih naprednih terapijskih modaliteta na konvencionalnu terapiju došlo je do dobrog odgovora i oporavka sa poboljšanom prognozom iako je inicijalno prognozirana visoka stopa godinšnjeg mortaliteta. Ejekciona frakcija ovog bolesnika je uz optimalnu nefarmakološku i farmakološku terapiju zadovoljavajuće porasla za 3,5 godine za oko 10% (EF 18% vs 32 %) bez regresije dilatacije leve komore ali uz redukciju veličine leve pretkomore i poboljšanje dijastolne disfunkcije. LITERATURA:
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Adresa autora / Corresponding
address: Anastasija Raščanin, Internistička ordinacija Dr Bastać, Kosančićev venac 16, 19000 Zaječar E-mail: anastasija_rascanin@hotmail.com |
Rad primljen: 20.9.2017. Elektronska verzija objavljena: 15.10.2017. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||