|
|
||||||||||||||||||||||||||||||||
| UDK 616.379-008.64-06 | ISSN 0350-2899, 33(2008) br.3-4 p.69-73 | |||||||||||||||||||||||||||||||
| Originalni rad Hronične komplikacije dijabetes melitusa kod pacijenata u službi kućnog lečenjaMarija Kržanović, Slađana Jovanović |
||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||
| Sažetak: Hronične komplikacije
dijabetesa zauzimaju sve znatnije mesto u opštem morbiditetu i
mortalitetu kao posledica povećanja incidence obolelih od dijabetesa i
produženja života dijabetičara. Cilj ovog rada je da se prikažu hronične
komplikacije dijabetes melitusa u pacijenata iz Službe kućnog lečenja
Bor i da se ukaže na značaj prevencije. Podaci su uzeti iz zdravstvenih
kartona pacijenata Službe kućnog lečenja. Oni ukazuju da 76% ima bar
jednu, a 43% dve ili više hroničnih komplikacija osnovne bolesti, od
kojih su najčešće kardiovaskularne (63% pacijenata sa komplikacijama).
Utvrđena je razlika u broju i učešću pojedinih komplikacija između grupe
dijabetičara na terapiji insulinom i grupe dijabetičara na oralnim
antidijabeticima. Analizom troškova lečenja između grupe dijabetičara bez ili sa jednom komplikacijom i grupe sa dve ili više komplikacija, utvrđena je statistički visoko značajna razlika. Ta finansijska razlika između ovih dveju grupa odnosi se na troškove lečenja komplikacija. Ti troškovi iznose 90% od ukupne sume troškova lečenja dijabetičara sa većim brojem komplikacija. Hronične komplikacije dijabetes melitusa koje se registruju kod velikog broja obolelih utiču kako na kvalitet njihovog života tako i na povećanje troškova lečenja. Neophodno je veće angažovanje kako zdravstvenih radnika tako i samih dijabetičara u uspešnoj prevenciji nastanka dijabetes melitusa i pojavi hroničnih komplikacija. Ključne reči: dijabetes melitus, hronične komplikacije Napomena: sažetak na engleskom jeziku Note: summary in English |
||||||||||||||||||||||||||||||||
UVODDijabetes melitus je jedno od vodećih hroničnih nezaraznih oboljenja,
koje se karakteriše visokim nivoom glikoze u krvi (hiperglikemijom),
zbog relativnog (kada organizam ne može da iskoristi insulin), ili
apsolutnog nedostatka insulina ili postoje oba poremećaja[1].
Postoje i dva tipa tkz. predijabetesa, i to gubitak normalne
glikemije našte i intolerancija glikoze. CILJ RADAPrikazati prisustvo i učestalost hroničnih komplikacija dijabetes melitusa kod pacijenata Službe kućnog lečenja i ukazati na neophodnost prevencije, kako nastanka same bolesti, tako i kontrolu njenih komplikacija. MATERIJAL I METODEZa rad su korišćeni podaci iz zdravstvenih kartona pacijenata Službe kućnog lečenja za celu 2007. godinu, kao i podaci Republičkog zavoda za zdravstveno osiguranje - Filijala za Borski okrug. Podaci su obrađeni deskriptivno-statističkom metodom. REZULTATISlužba kućnog lečenja u Boru zbrinjava pacijente sa područja grada
Bora i sela Brestovca, odnosno oko 42 337 stanovnika prema popisu iz
2002. godine. Procenjeni broj dijabetičara za ovaj broj stanovnika je
oko 1100 do 2000 (procenjena prevalenca dijabetes melitusa je 2-5% )[6].
Služba kućnog lečenja obuhvata pacijente sa teškim komplikacijama
dijabetes melitusa ili postoji ko-morbiditet dijabetesa sa teškom
hroničnom bolešću (teži oblici sistemskih bolesti, maligniteti, teži
oblici hronične opstruktivne bolesti pluća itd.). Ova druga grupa čini
15% pacijenata sa dijabetes melitusom. Zbog specifičnosti pacijenata
Službe kućnog lečenja, rezultati se ne mogu odnositi na celokupnu
populaciju dijabetičara u Boru.
U toku 2007. godine, na kućnom lečenju bilo je 128 pacijenata sa
dijabetes melitusom tipa 2. Od toga su 80 (62,5%) ženskog i 48 (37,5%)
muškog pola. Starosna dob dijabetičara se kreće od 50 do 93, sa prosekom
od 72,4 godina. Na terapiji oralnim antidijabeticima (OAD) su 97 ili 76%
pacijenata, a na insulinu 31 pacijent ili 24%. |
||||||||||||||||||||||||||||||||
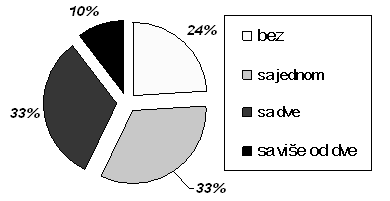 Grafikon 1. Prisustvo komplikacija u 128 dijabetičara Službe kućnog lečenja (učešće po broju komplikacija) |
||||||||||||||||||||||||||||||||
Tabela 1. Prisustvo komplikacija kod dijabetičara
|
||||||||||||||||||||||||||||||||
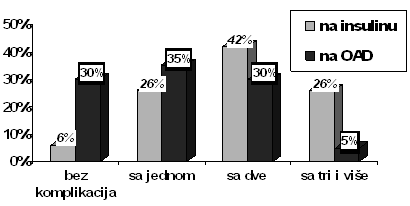 Grafikon 2. Prisustvo komplikacija u dijabetičara na insulinu i na OAD (vrednosti su izražene u procentima) |
||||||||||||||||||||||||||||||||
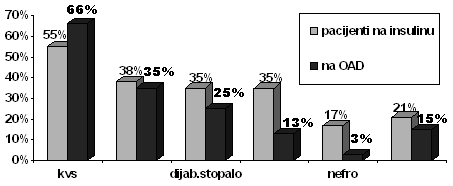 Grafikon 3. Učešće komplikacija kod dijabetičara na insulinu i na OAD (podaci su izraženi u procentima) Komplikacije su znatno više zastupljene kod dijabetičara na insulinu i prisutne su kod 29 pacijenata ili 94%, a kod pacijenata na OAD kod 68 ili u 70%. Sa dve i više komplikacija po jednom pacijentu u grupi dijabetičara na insulinu čine 68%, a u drugoj grupi 35%. Učešće pojedinih u ukupnom broju komplikacija kod dijabetičara na insulinu, odnosno na OAD, prikazuje se u grafikonu 3. Najčešće komplikacije su kardiovaskularne, i to kod obe grupe pacijenata (55% i 66%), zatim cerebrovaskularne komplikacije (38% i 35%), dijabetesno stopalo je prisutno kod 35%, odnosno 25% pacijenata. Očne i nefrološke komplikacije su prisutne kod malog broja pacijenata, ali su znatno češće u grupi pacijenata na insulinu. Ostale komplikacije su prisutne od 24-30% u obe grupe, a čine ih periferna angiopatija, periferna polineuropatija, dijabetesna gastropareza i drugo. Evidentne su razlike u učešću pojedinih komplikacija po broju između jedne i druge grupe, ali ne postoji statička značajna razlika, što je potvrđeno X ² testom: Ex2 9,012 < DF5 Troškovi lečenja dijabetičara sa komplikacijama u 2007. godini su 11 puta veći nego za lečenje dijabetičara bez komplikacijama i u proseku po jednom pacijentu iznose:
DISKUSIJAHronične komplikacije dijabetesa kod pacijenata u Službi kućnog
lečenja su prisutne kod 76% dijabetičara. Svaki dijabetičar na insulinu
sa komplikacijama (29 pacijenata) ima u proseku po 2, a svaki
dijabetičar na terapiji oralnim antidijabeticima (68 pacijenata) ima po
1,4 komplikacija. Uočena je još veća razlika u grupi pacijenata sa tri i
više hroničnih komplikacija, tj. oko 5 puta češće javljanje u grupi
dijabetičara na insulinu (26% prema 5%). ZAKLJUČAKSa porastom broja obolelih od šećerne bolesti realno je očekivati i povećanje broja dijabetičara sa komplikacijama. Nastajanje komplikacija se može odlagati neko vreme, smanjiti po broju i donekle se ublažiti težina bolesti. Zato je neophodno da oboleli od šećerne bolesti budu pod stalnom stručnom kontrolom izabranog lekara, kao i dispanzera za dijabetes, u skladu sa Zakonom o zdravstvenom osiguranju i Zakonom o zdravstvenoj zaštiti. Angažovanje izabranog lekara i endokrinologa mora biti veće. Neophodan je aktivniji pristup u lečenju dijabetičara u smislu redovnijih kontrola glikemije, glikemijskog profila, blagovremenog otkrivanja hroničnih komplikacija i pre-laska na terapiju insulinom. Pored lečenja obolelih, stalna kontrola podrazumeva i preventivno delovanje koje obuhvata mere sprečavanja manifestacije bolesti, mere na ranom otkrivanju i blagovremenom lečenju, kao i edukacija samih dijabetičara. Ovo je obaveza svakog lekara u primarnoj zdravstvenoj zaštiti, uključujući i Službu kućnog lečenja. Dobrom edukacijom dijabetičara, možemo očekivati i njihovo veće angažovanje u kontroli svoje bolesti, jer bez njihovog aktivnog učešća ne mogu se ni očekivati dobri rezultati prevencije i lečenja [7]. Ovo je hronična bolest sa kojom oboleli mora naučiti da živi, odreći se dotadašnjih navika u ishrani i načina života, a zadatak zdravstvenog radnika je da ubedi pacijenta na neophodnost takvog angažovanja. LITERATURA
Zahvaljujemo se Filijali zdravstvenog osiguranja okruga Bor za pomoć pruženu u izradi rada. |
||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||
|
Adresa autora: Marija Kržanović Albanske Spomenice 10, 19000 Zaječar, Tel: 064/1970-196 e-mail:makic80@yahoo.com Rad predat: 23.02.2008. Rad prihvaćen: 23.11.2008. Elektronska verzija objavljena: 26.01.2009. |
||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||
| Infotrend Crea(c)tive Design | ||||||||||||||||||||||||||||||||
