|
||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
| UDK 617.55-006-07 COBISS.SR-ID 221167884 |
ISSN 0350-2899. - God. 40, br. 4 (2015), str. 270-275. |
|||||||||||||||||||||||||||||||||||
|
Prikaz slučaja / Case report Diferencijalno dijagnostička
problematika abdominalnih tumora – prikaz slučaja |
||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
| Preuzmite rad u pdf formatu | Sažetak: Uvod: Samo fizičke metode pregleda u vidu inspekcije, palpacije, perkusije i auskultacije nisu dovoljne za rano otkrivanje tumora abdomena, već je neophodna i primena savremenih radioloških metoda. Ovaj rad prikazuje pacijenta sa abdominalnim tumorom i objašnjava problem u diferenciranju porekla tumora i pored savremenih dijagnostičkih procedura. Prikaz slučaja: Osoba ženskog pola, starosti 60 godina, upućena je na odeljenje hirurgije zbog nadutosti stomaka, oslabljenog apetita i povremene gorušice. Tokom pregleda u abdomenu se uočava palpabilna tumefakcija veličine oko 15x15cm, jasno ograničena, čvrste konzistencije, subjektivno lake pokretljivosti u trbuhu. Abdomen iznad ravni grudnog koša, palpatorno tvrd, bolno neosetljiv. Nakon laboratorijskog ispitivanja koje je pokazalo porast leukocita (WBC 14,4) i značajan pad hemoglobina (hgb 67) i eritrocita (2,14), uz mirne tumorske markere CA 19-9 8,00; CEA 2,11, pacijentkinja je podvrgnuta ultrazvučnom ispitivanju gde je potvrđeno prisustvo heterogene, najvećim delom hipoehogene mase u abdomenu. S obzirom na to da ovom metodom nije bilo moguće diferenciranje porekla tumora, pacijentkinja je upućena na CT abdomena gde se potvrđuje prisustvo heterodenzne mekotkivne formacije u ventralnom delu trbuha, od visine bubrega do u malu karlicu, i postavlja se sumnja da je tumor genitalnog porekla zbog čega se pacijentkinja upućuje ginekologu. Ni ginekološkim pregledom nije bilo moguće utvrditi poreklo tumora pa se pristupilo izradi tumorskog markera CA-125 ne bi li se dokazalo eventualno poreklo tumora od genitalnih organa, tj. ovarijuma. Po nalazu imunohemije nivo CA-125 je 149 što je skoro četiri puta veće od normalnog nalaza. Nakon konsultacije anesteziologa zakazana je hirurška intervencija. Pacijentkinja je operisana u opštoj endotrahealnoj anesteziji, gde se eksploracijom trbuha konstatuje da je tumorska promena ovarijalnog porekla. Ex tempore patohistološki nalaz ukazuje na benignu promenu. Ovarijum sa pripadajućim tumorom odstranjen je u celosti. Pacijentkinja se uspešno oporavlja na odeljenju hirurgije uz adekvatnu terapiju i negu. Definitivnim histopatološkim nalazom utvrđeno je postojanje karcinoma jajnika. Zaključak: Uprkos savremenim dijagnostičkim metodama (rendgenska snimanja, ultrazvučni pregledi i CT) poreklo tumora je otkriveno hirurškom intervencijom. Pored edukacije stanovništva za što ranije javljanje svom lekaru pri pojavi prvih simptoma i znakova bolesti, neophodno je usavršavanje postojećih i otkrivanje novih metoda pregleda uz čiju pomoć ćemo lakše odlučiti da li pacijenta tretirati medikamentnom, radiološkom ili hemioterapijom, ili se, pak, treba odlučiti za operativne postupke. Ključne reči: abdominalni tumori, ovarijum, dijagnističke metode. Summary: Only physical methods of examination in the form
of inspection, palpation, percussion and auscultation are not
sufficient for the early detection of tumours of the abdomen, and it
is necessary to apply contemporary imaging techniques. This paper
presents a patient with abdominal tumour and explains the problem in
differentiating the origin of the tumour despite modern diagnostic
procedures. Case report: A female person , aging 60, was sent to the
Department of Surgery for the bloated stomach, poor appetite and
occasional heartburn. During the examination of the abdomen, the
doctor observed a palpable flank mass measuring about 15x15cm,
clearly circumscribed, of firm consistency and subjective light
mobility in the abdomen; the abdomen above the chest level, hard
palpation, insensitive to pain. After the laboratory testing which
showed an increase in leukocytes (WBC 14.4) and a significant
decrease in hemoglobin (HGB 67) and erythrocytes (2.14), with calm
tumour markers CA19-98.00, CEA 2.11, the patient was subjected to
ultrasonic testing whereby the presence of heterogeneous,
predominantly hypoechoic mass in the abdomen was confirmed.
Considering that with this method it was not possible to
differentiate the origin of the tumour, the patient was sent to the
CT of the abdomen whereby the presence of heterodensitysoft-tissue
formation in the ventral abdomen from the height of kidneys to small
pelvis was confirmed and it raised the suspicion of genital origin
of the tumour which was why the patient was referred to a
gynaecologist. The gynaecological examination did not determine the
origin of the tumour and then we searched for the level of tumour
marker CA-125 in order to prove the possible genital origin of
tumour, namely the ovary. According to the findings of
immunohistochemistry, the level of CA-125 was 149, which was almost
four times higher than normal findings. After consultations with the
anaesthesiologist, a surgical intervention was scheduled. The
patient was operated under general endotracheal anaesthesia, where
the exploration of the abdomen found that the tumour was of ovarian
origin. Ex tempore histopathologic findings indicated a benign
change. The ovary with the associated tumour was removed completely.
The patient was successfully recovering at the Department of Surgery
with adequate treatment and care. Definitive histopathological
findings confirmed the existence of ovarian cancer. Conclusion: In
spite of modern diagnostic methods (X-rays, ultrasound and CT
examinations), the origin of the tumour was discovered with surgical
intervention. In addition to educating the population for early
reporting to the doctor at the first signs and symptoms of a
disease, it is necessary to improve the existing and discover new
methods of examination by means of which we will easily decide
whether a patient will be treated with medications, radiological
therapy or chemotherapy or they should opt for surgical procedures. |
|||||||||||||||||||||||||||||||||||
UVODPatologija povezana sa palpabilnim masama abdomena je obimna.
Koristan je fizikalni pregled abdomena, gde je moguće otkriti
lipome, hematome, uvećane limfne čvorove, kileili intraabdominalne
mase, uključujući neoplazme i promene trbušne aorte. Procena
pulsabilnosti abdominalne mase je takođe od koristi [1]. PRIKAZ SLUČAJAOsoba ženskog pola, starosti 60 godina, upućena je od strane
Službe hitne medicinske pomoći (SHMP) na odeljenje hirurgije. Iz
anamneze: navodi da ima osećaj nadutosti stomaka, oslabljen apetit i
povremene gorušice. Negira izostanak stolice, kao i mučnine, gađenje
i nagon na povraćanje. Subjektivno se oseća dobro. Status na
prijemu: svesna, orijentisana u prostoru, prema sebi i drugim
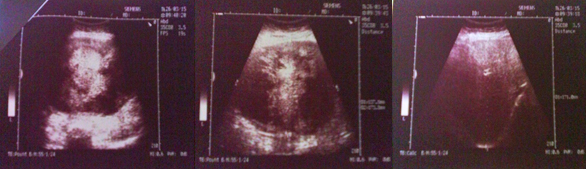
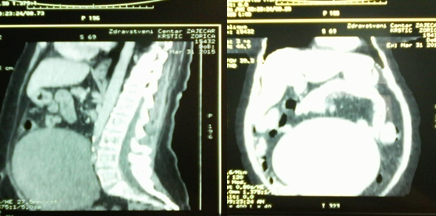
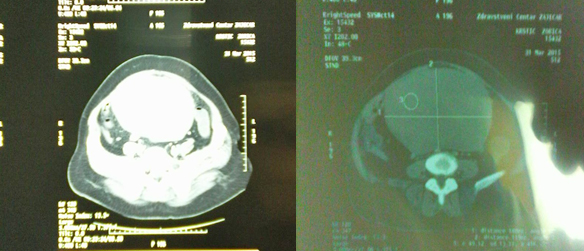
ličnostima, afebrilna, eupnoična, kardiopulmonalno kompenzovana. Slika 1. Ultrazvučni nalaz pacijenta. Ultrazvučnim pregledom nije bilo moguće difirencirati poreklo tumora, pa je pacijentkinja poslata na CT abdomena gde je potvrđeno da se u ventralnom delu trbuha, od visine bubrega, do u malu karlicu, spušta heterodenzna mekotkivna formacija, jasno ograničena, koja potiskuje vijuge creva i promera je oko 180x119x168mm (slike 2 i 3). Slika 2. CT nalaz pacijenta (vertikalna
projekcija). Difencijalno dijagnostički, zbog sumnje da je tumor genitalnog
porekla, pacijentkinja je upućena ginekologu. Ginekolog je ukazao da
su spoljašnje genitalije urednog nalaza, uterus ultrazvučnih (UZ)
dimenzija 31x47x48mm, endometrijum debljine 6mm. Adnexa se ne
prezentuje adekvatno. U trbuhu je prisutna solidna formacija,
veličine 184x126mm, koja je odvojena od uterusa, ali ne isključuje
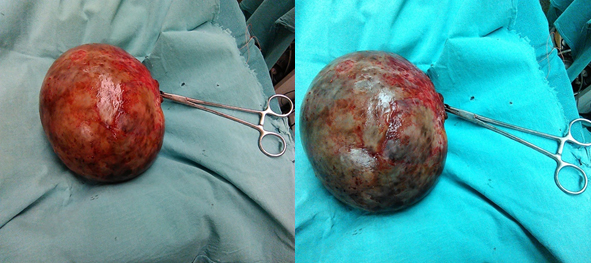
mogućnost subseroznog mioma ili tumora ovarijuma. Slika 4. Operativno odstranjen tumor. Operativni i postoperativni tok protiču uredno. Na odeljenju hirurgije, nakon adekvatne terapije i nege, pacijent se subjektivno bolje oseća. Definitivnim histopatološkim nalazom potvrđeno je postojanje nediferentovanog karcinoma jajnika. DISKUSIJAPored gore navedenih prednosti u prikazanom slučaju i detaljne
dijagnostike, poreklo tumora se otkriva hirurškom intervencijom na
operacionom stolu. Navedene metode daju orijentacioni položaj i
propagaciju tumorskih promena, ali ne i organ porekla , infiltraciju
drugih organa kod malignih procesa. ZAKLJUČAKUprkos savremenim dijagnostičkim metodama (rendgenska snimanja, ultrazvučni pregledi i CT), poreklo tumora je otkriveno hirurškom intervencijom. Pored edukacije stanovništva za što ranije javljanje svom lekaru pri pojavi prvih simptoma i znakova bolesti, neophodno je usavršavanje postojećih i otkrivanje novih metoda pregleda uz čiju pomoć ćemo lakše odlučiti da li pacijenta tretirati medikamentnom, radiološkom ili hemioterapijom, ili se, pak, treba odlučiti za operativne postupke. LITERATURA
|
||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
| Adresa autora / Corresponding
address: Marko Jović, Odeljenje opšte hirurgije, ZC Zaječar, Rasadnička bb, 19000 Zaječar Srbija. E-mail: jomrvica@yahoo.com |
Rad primljen: 1.4.2015. Rad prihvaćen: 6.12.2015. Elektronska verzija objavljena: 29.2.2016. |
|||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||