 |
Glasilo Podružnice Srpskog lekarskog društva Zaječar
Godina 2006 Volumen 31 Broj
3 |
|
|
|
|
[ Home ] [ Gore/Up ][ <<< ] [ >>> ]
|
|
|
UDK: 616.127-005.8-083.98 |
ISBN 0350-2899, 31(2006) 3 p.69-82 |
|
| |
Originalni radSestrinske intervencije i prva pomoć u tretmanu
bolesnika
sa akutnim infarktom miokarda u vanhospitalnim uslovima
Mirjana Videnović
Zdravstveni centar Zaječar, Služba hitne medicinske pomoći |
|
| |
|
|
| |
Sažetak:
Zadatak medicinske sestre-tehničara nije samo da bude pasivni posmatrač u
procesu lečenja i nege obolelog. Naprotiv, ona ima veoma bitnu ulogu, i
sve je jasnije da predstavlja stub svake zdravstvene institucije.
Medicinske sestre-tehničari su neophodni članovi svakog tima, a pogotovo
tima u urgentnoj medicini. Ovaj specifičan posao se i ne može zamisliti
kao posao koji može da radi pojedinac. Zato, medicinska sestra, kao
veoma bitan elemenat, mora zauzeti aktivan stav, izvršavati određene
zadatke i unapređivati razvoj tima i timskog rada. U tretmanu bolesnika
sa akutnim infarktom miokarda intervencija tima urgentne medicine ne
može se zamisliti bez iskusne i edukovane medicinske sestre. Stalno
obnavljanje i unapređivanje znanja i veština predstavljaju vrlinu i
kvalitet svake medicinske sestre i put su kojim sestrinstvo mora ići u
svom razvoju.
Ključne reči: medicinska sestra, akutni infarkt miokarda, tretman
Napomena: sažetak na engleskom jeziku
Note: summary in English |
|
| |
|
|
| |
UVOD
Urgentna medicina je oblast u kojoj se odluke o dijagnozi i terapiji
moraju doneti u kratkom vremenskom roku, jer je faktor vreme izuzetno
važan. Kvalitet pružanja medicinskih usluga na terenu i ambulanti
umnogome zavisi od nivoa znanja i obučenosti medicinskih sestara. Potrebno
je stručno znanje i obučenost medicinske sestre koja će prepoznati
urgentno stanje i započeti zbrinjavanje bez čekanja lekara. Nagli
porast kardiovaskularnih oboljenja koji se danas u velikom procentu
javljaju i kod osoba mlađeg životnog doba privukla su mi pažnju te sam
se odlučila za rad na ovu temu. Kroz ovaj rad sam želela da ukažem na
izuzetno veliki značaj kontinuirane edukacije, periodične provere
znanja, kao i dobre organizacije i rukovođenja koja bitno motiviše
ljude na rad, a sve u cilju dobijanja dobro obučenog kadra jer bez toga
i tehnički dobro opremljena služba ne može služiti svojoj svrsi. |
|
| |
|
|
| |
AKUTNI KORONARNI SINDROM
Akutni koronarni sindrom u koji spadaju nestabilna angina pektoris,
akutni infarkt miokarda i naprasna srčana smrt, sa kojima su najčešće
uzročno posledično povezani i maligni poremećaji srčanog ritma,
predstavljaju "surovi trijas" i najaktulenije socijalno-medicinske
probleme ne samo urgentne kardiologije već i medicinske nauke i prakse
današnjice. Svi oboleli od akutnog koronarnog sindroma, kako od
nestabilne angine pektoris tako i od akutnog infarkta miokarda, u
kliničkom pogledu nisu jedinstvene i homogene grupe, već se izražavaju
nizom podgrupa u širokoj lepezi kliničkih oblika, koji mogu proticati ne
samo tipično, već i atipično, sa različitim nivoima rizika i
komplikacija, često nepredvidivog toka i prognoze, uključujući i
naprasnu srčanu smrt.
Takođe, sa jedne strane, razvoju i pojavi akutnog koronarnog sindroma
može prethoditi neki oblik prodroma, najčešće u vidu novog ili
izmenjenog anginoznog bola, dispneje ili do tada nepoznatog ili
neuobičajnog zamora, ali, sa druge strane, i u vidu prethodne
asimptomatske koronarne bolesti, koja je usled nastanka nestabilne i
komplikovane ateromske ploče dostigla svoj klinički horizont u
vidu akutnog koronarnog sindroma, pa i najteže njegove kliničke
forme-naprasne srčane smrti, kao prve i dotle jedine manifestacije
koronarne bolesti srca, odnosno neme i klinički skrivene
protičuće ateroskleroze koronarnih arterija.
Opšte usaglašeni podaci u literaturi kazuju da oko ¼ broja svih akutnih
koronarnih sindroma skončava prehospitalno (i pre dolaska ekipe hitne
medicinske pomoći) u vidu naprasne srčane smrti (to čini 60% svih NSS) i
da dodatno ¼ ukupne naprasne srčane smrti se dešava u bolnici tj. u
hospitalnim uslovima. Preimućstvo je lekarske, posebno kardiološke,
pomoći u prevenciji nepovoljne prognoze akutnog infarkta miokarda,
ako se ona pruži u prva 4 sata od početka razvoja akutnog infarkta
miokarda, i kada lekar verifikuje autentičnost, dok je svako odlaganje
adekvatnog lečenja bolesnika neprihvatljivo i rizično.
Posebno u kliničkoj smrti nastaloj usled srčanog (najčešće treperenje
komora, ređe asistolije, a najređe elektromehaničke disocijacije)
izuzetno je značajno da se ne propuste dva zlatna vremenska intervala:
prvi trajanja do 4 minuta kada se sprovode osnovne mere oživljavanja i
drugi trajanja od 4 minuta kada se sprovode proširene
(specijalizovane) mere reanimacije kako bi se sprečio nastanak
biološke, tj. naprasne srčane smrti.
Pored mera kardiopulmonalne reanimacije, u zbrinjavanju akutnog infarkta
miokarda ukazuje se na značaj blagovremene primene trombolitičke
terapije, kojom je snižen indeks smrtnosti u hospitalnim uslovima za
oko 20 % što dalje predstavlja i sniženje opšteg mortaliteta za 5%.
AKUTNI INFARKT MIOKARDA
Akutni infarkt miokarda je oblik koronarne bolesti srca koji nastaje
zbog potpune okluzije koronarne arterije. Ireverzibilna ishemija, koja
progredira do nekroze miokarda, posle funkcionalnih dovodi do
anatomskih promena i gubitka srčanog tkiva. Za razliku od stabilne i
nestabilne angine pektoris, kod kojih je ishemija reverzibilna,
prolazna, akutni infarkt miokarda karakteriše trajno oštećenje,
odnosno gubitak srčanog tkiva. Prirodni tok i oblici ishemiske
bolesti srca: do akutnog infarkta miokarda promene se nalaze samo
na koronarnim arterijama, a sa nastankom nekroze dolazi do
ireverzibilnih promena srčanog tkiva.
Uzrok naglog prekida koronarne cirkulacije najčešće je aterosklerotična
lezija koronarne arterije sa rupturom endotela. Endotel ima centralno
mesto u regulaciji odgovora krvnog suda na različite supstance i draži,
pa je njegovom rupturom izgubljena njegova zaštitna uloga, a jedna od
najvažnijih je sprečavanje agregacije trombocita i stvaranje tromba.
Fisura, ruptura ili ulceracija endotela aterosklerotične pločice je
početni događaj koji je završava stvaranjem tromba koji okludira
koronarnu arteriju uz dodatni spazam. Ova akutna koronarna lezija,
nestabilna i komplikovana aterosklerotična pločica, jeste patofiziološka
osnova akutnog infarkta miokarda.
Aktuni infarkt miokarda je česta i urgentna bolest se potencijalno lošom
prognozom. Mortalitet je najviši prvih sati posle početka bolesti, pre
nego što bolesnik dođe do lekara, i kreće se od 30-50%. Smrtnost u toku
hospitalizacije je oko 10-15%, a u toku prve godine još 5-10%. Kako
najviše pogađa u radnom dobu života (između 45 i 55 godina), ima ne
samo medicinski već i socijalni značaj.
Dijagnoza akutnog infarkta miokarda postavlja se na osnovu
karakterističnih promena u kliničkoj slici, elektrokardiogramu i biohemijskim
analizama. U tipičnoj kliničkoj slici dominiraju anamnestički podaci o
anginoznom bolu i objektivni nalaz anginoznog statusa.
Anginozni bol kod akutnog infarkta miokarda je izuzetno jak i traje
nekoliko sati: po lokalizaciji i karakteru sličan je bolu kod angine
pektoris, ali je mnogo jači i duže traje. U skali od 0 do 10 mnogi ga
ocenjuju sa 10. Traje duže od jedne polovine sata, nekada i nekoliko
sati. Lokalizovan je iza centralnog dela grudne kosti i/ili epigastrijuma
i kod jedne trećine bolesnika širi se prema ramenima, a ređe prema
abdomenu (nikad ispod umbilikusa), leđima, vilici i vratu. Karakter
bola je specifičan: u vidu stezanja, pritiska, probadanja. Često je
veoma izražen i prateći simptom u vidu znojenja, izrazite malaksalosti,
muke, povraćanja, gušenja, i uznemirenosti.
SESTRINSKE INTERVENCIJE U PRUŽANJU PRVE POMOĆI BOLESNIKU SA AIM NA
TERENU
Glavni simptom infarkta je iznenadan jak bol u predelu prednje strane
grudnog koša u visini vrha srca, praćen aritmijom, padom krvnog pritiska
i strahom od smrti. Bolovi se ne smiruju mirovanjem niti uzimanjem
nitroglicerina. Ovi simptomi su glavna orijentacija sestri na terenu da
shvati o kakvom je bolesniku reč i transportuje ga do najbliže
zdravstvene ustanove.
Nega ovih bolesnika zahteva posebnu organizaciju timskog rada, iskusne
i dobro obučene medicinske sestre, potreban materijal i aparate za
ukazivanje medicinske pomoći.
Prva pomoć bolesniku sa akutnim infarktom miokarda na terenu u kojoj
viša medicinska sestra ima značajnu ulogu sastoji se od:
- Mirovanja bolesnika – obezbediti pacijentu položaj koji
iziskuje što manje naprezanja (preneti ga na sanitetsko nosilo)
- Priključiti ga na EKG aparat radi dobijanja
elektrokardiograma na osnovu kojih će lekar konstantovati promene
koje idu u prilog akutnom infarktu miokarda.
- Oksigenoterapija (zbog tromba ili stenoze, priliv
kiseonika u miokardno tkivo je manji. Površno i ubrzano disanje zbog
bola produbljuje problem. Primenjuje se 100% O2, 2-4 litre min
putem nazalnog katetera sa ciljem održavanja saturacije arterijske
krvi 90% i Ph 7,35-7,40) – po nalogu lekara
- Uspostaviti vensku liniju braunilom – po nalogu lekara
- Medikamentozna terapija (sedativi, analgetici,
kardiotonici, diuretici, antihipertenzivi, narkotici,
aktikoagulanti) – po nalogu lekara
- Psihički povoljno delovati na bolesnika
Nakon prve pomoći na terenu, pacijent se transportuje u najbližu
zdravstvenu ustanovu, specijalizovanim sanitetskim vozilom. Medicinska
sestra kao član tima obezbeđuje kontinuiran nadzor nad pacijentom u
toku transporta.
TRANSPORT BOLESNIKA SA AIM DO KORONARNE JEDINICE
Akutni infarkt miokarda pogađa čoveka na svakom mestu njegovih
aktivnosti - u stanu, na radnom mestu, na ulici u sredstvima javnog
saobraćaja, na stručnim skupovima itd.
Medicinska sestra treba da prepozna simptome akutnog infarkta miokarda,
bez obzira na to da li se profesionalno bavi ovom problematikom ili ne,
jer može pomoći u vanhospitalnim uslovima u slučaju da nema prisutnog
lekara u smislu utvrđivanja stepena hitnosti i pozivanja hitne
pomoći.
Za ishod bolesti od izuzetnog je značaja prehospitalni period
(vreme od infarkta do smeštaja u bolnicu). Stručnjaci ukazuju na to da
se u 30% slučajeva smrt može sprečiti pravilnom organizacijom
zdravstvene službe u hitnim slučajevima. Zavisno od organizacije hitne
medicinske službe, prehospitalni tretman bolesnika može se obavljati
primenom mobilne zdravstvene službe, primenom specijalnih vozila, ili
pak helikopterskog transporta ili nekog drugog transporta.
Specijalna vozila za transport hitnih kardioloških bolesnika (MIN vozila
– specijalna vozila određenih dimenzija, fiksirane i mobilne opreme) su
opremljena: monitoring sistemom, aparatom za defibrilaciju, priborom za
analgeziju i trombolizu, sistemima za endotrahealnu intubaciju, ventilaciju
pluća, lekovima i infuzionim rastvorima. U svakom vozilu pored vozača
je lekar specijalista i medicinska sestra (u svetu sa specijalizacijom
urgentne medicine). Od njihove brzine i spretnosti često zavisi
preživljavanje bolesnika (Golden Place for Golden Hour – zlatno mesto u
zlatnom satu). U evropskim zemljama prosečno vreme za transport
bolesnika je 40 minuta, a u nas 15-90 minuta. Transport bolesnika mora
biti što komforniji, bez nepotrebnih stresova (prebrza vožnja,
uključivanje alarma, izlazak na trotoar radi bržeg prolaska...), jer to
stvara paniku kod bolesnika.
U toku transporta medicinska sestra kontroliše puls bolesnika, koji je
najčešće tahikardičan sa prisutnom aritmijom, disanje koje je
forsirano, prati rad srca na monitoru, meri krvni pritisak. Po nalogu
može plasirati braunilu i dati lekove. U prehospitalnoj i ranoj
hospitalnoj fazi primenom trombolitičke terapije može se redukovati
veličina infarkta, uspostaviti prolaznost koronarne arterije, sprečiti
opsežna nekroza srčanog mišića, smanjiti hospitalni mortalitet i
poboljšati prognoza bolesti.
Bolesnici sa akutnim infarktom miokarda su obično vidno uznemireni,
bledi, obliveni hladnim znojem sa osećanjem bliske smrti, što
obavezuje medicinsku sestru da svojim stavom pomogne smirivanju
bolesnika. Pri transportu se mora voditi računa o stepenu prioriteta
prema kome, pre svega, treba obratiti pažnju na prolaznost disajnih
puteva (oralna intubacija ili nazotrahealna), prisustvo i
registrovanje respiratorne frekvencije i prisutnost cirkulacije – prvi
stepen prioriteta, potom na evaluaciju prisutnih poremećaja srčane
aktivnosti (karotidni i femoralni puls, reanimaciju, EKG monitoring
itd).
Radio vezom ekipa na terenu obaveštava sestru dispečera u bazi službe
hitne medicinske pomoći. Ona telefonom obaveštava prijemno odeljenje
interne bolnice da bude spremno. Prijemna interna ambulanta je
opremljena tako da može da pruži prve potrebne mere reanimacije ili
nastaviti istu. Tim interenističke ambulante prijemnog odeljenja
obaveštava koronarnu jedinicu o dolasku bolesnika sa akutnim infarktom
miokarda.
SESTRINSKE INTERVENCIJE KOD BOLESNIKA SA BOLOM U GRUDIMA
Svaka viša medicinska sestra i medicinska sestra koja radi u službi
hitne medicinske pomoći mora da poznaje algoritme zbrinjavanja pacijenta
sa bolom u grudima. Viša med. sestra i med. sestra je jedan od članova
tima u kome svaki član ima svoje mesto i ulogu koju obavlja da ne bi
bilo tzv. Praznog hoda, tj. gubljenja vremena, koje za pacijenta može
biti pogubno. Rad na terenu je daleko teži nego u ambulanti iz više
razloga: u ambulanti zdravstvenih radnika uvek ima više pa par ruku i
neki savet više čini situaciju mnogo izvesnijom, dok je na terenu kadar
ograničen (1 lekar, 1 med. sestra, 1 vozač). Pored toga na terenu se
neretko nalazimo na javnom mestu (ulica, prodavnica), kada smo izloženi
pogledima mase, koja na osnovu naših aktivnosti donosi sud o celokupnom
zdravstvenom kadru.
Ovo su neki od razloga zbog čega tim sužbe hitne medicinske pomoći mora
da funkcioniše savršeno, a sve u cilju što bržeg zbrinjavanja bolesnika
i prevoza u najbližu zdravstvenu ustanovu, jer primena tih istih
algoritama umnogome zavisi od situacije u kojoj se nađemo, raspoloživih
sredstava, pa poznavanje tih smernica može samo da pomogne.
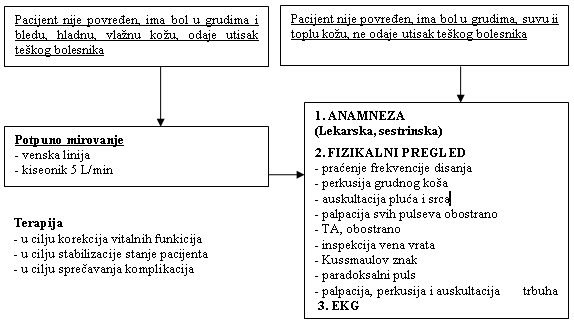
MERILA ZA POZIV HITNE MEDICINSKE POMOĆI
- Bol u grudima koji nije posledica povrede;
- Traje više od 15 minuta i pojačava se;
- Javlja se u sredogruđu i širi se u ramena, ruke, vrat vilicu,
leđa, trbuh;
- Ne menja se sa pokretima, disanjem, na pritisak sa uzimanjem
hrane;
- Po kvalitetu: žarenje, paljenje pečenje, pritisak (nekad samo
grudna nelagodnost);
- Nije oštar;
- Može biti praćen: dispnejom, preznojavanjem, vrtoglavicom,
mučninom, omaglicom, malaksalošću;
- Sa pozitivnom ličnom ili porodičnom anamnezom na dijabetes,
hipertenziju, anginu pektoris, preležan srčani udar i/ili dejstvo
faktora rizika;
- Isprovociran fizičkim naporom, emocionalnim stresom, skokom i
padom tenzije ili poremećajem srčanog ritma kao i naglim promenama
meteoroloških prilika;
|
|
| |
|
|
| |
ZBRINJAVANJE PACIJENTA SA BOLOM U GRUDIMA PO NIVOIMA
- nivo:pacijent sa bolom u grudima: poziv za pomoć nakon
5 min od pojave bola
- nivo: lekar opšte medicine: savet, tretman i/ili
angažovanje nivoa IV preko nivoa III
- nivo: dispečer hitne medicinske pomoći: trijaža i
odgovor po stepenima prioriteta (slika 1): hitan odgovor, slanje
ekipe sa defibrilatorom uz odgovarajuće savete bolesniku.
- nivo: ekipa hitne medicinske pomoći: korekcija
vitalnih funkcija, stabilizacija stanja pacijenta, sprečavanje
komplikacija (na licu mesta i u toku transporta i rapidan transport
prema indikacijama do nivoa V)
- nivo: hitan prijem bolnice: definitivno zbrinjavanje
i lečenje
|
|
| |
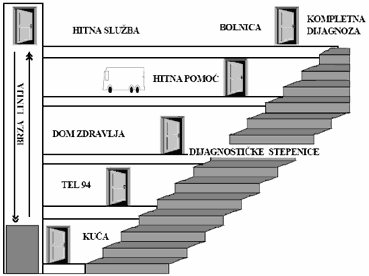
KONCEPT "PETORO VRATA" U ZBRINJAVANJU BOLESNIKA SA BOLOM U GRUDIMA
Iako su dati klinički algoritmi za postavljanje dijagnoze kod bolesnika
sa bolom u grudima, naročito sa akutnim koronarnim sindromom,
ustanovljeno je da to nije bolje od dobre kliničke procene i razmišljanja.
Osim toga, svaki klinički algoritam – baziran na statističkim analizama
i regresijama – zahteva i proveru u sopstvenim uslovima kod sopstvenih
bolesnika sospstvenim kadrovima. S obzirom na to da kod nas ne postoje
ni najobičniji registri, kao npr. koliko je bolesnika direktno došlo u
Urgentni centar, a ne preko službe hitne medicinske pomoći, u našim
uslovima pravilna klinička procena i dalje ostaje stub u postavljanju
dijagnoze i zbrinjavanju pacijenta. Smatra se da kombinacija 4 varijable
kod bolesnika sa bolom u grudima identifikuje pacijente sa vrlo malim
rizikom za nastanak nestabilne angine ili infarkta miokarda. To su
oštar ili probadajući bol, bez angine i ranijeg infarkta u anamnezi, bol
sa pleuralnim ili pozicionim karakteristikama i bol koji se može
reprodukovati palpacijom grudnog koša. U postavljanju dijagnoze važno
je da dobro i sinhrono funkcionišu svih pet nivoa (vrata).
Kod infarkta miokarda vreme je kritični faktor, to jest vreme je mokard.
Najviše miokarda može spasiti u takozvanom prvom zlatnom satu upravo
reperfuzionom terapijom. Ustanovljeno je da na svakom nivou može doći
do poboljšanja u odnosu na dosadašnju praksu i skraćivanja vremena od
dobijanja bola do uspostavljanja dijagnoze i početka optimalne
terapije.
"Prva vrata": bolesnik
Kod prvog nivoa, bolesnika, postoji jedna protivurečnost. Naime,
poželjno je da se bolesnik što pre kada oseti bol u grudima, ako se
oseća bolesnim, javi dispečeru radi dobijanja saveta i eventualno
dobijanja terenske ekipe, a sa druge strane, ako to urade svi koji imaju
bol u grudima, telefoni dispečerskih centrala, a potom i terenske ekipe
će biti pretrpane pozivima, tako da neće moći svima da obezbede pomoć.
Ovo se posebno odnosi na naše uslove gde je procenjeno da je tehnološka
opremljenost (vozila sa EKG i defibrilatorom) zavoda za hitnu
medicinsku pomoć i terenskih ekipa domova zdravlja u Srbiji insuficijentna.
Jedna, doduše, zajednička procena (Kopaonik 2002) daje podatak sa ona
zadovoljava samo 10%, odnosno da bi bilo potrebno dopuniti i
investirati još 90 %. Bolesnik u gradskim uslovima je, ipak, u prednosti
u odnosu na bolesnike u ruralnim uslovima.
Smatra se da je faktor bolesnik jedan od najvažnijih faktora u
zakasnelom početku lečenja bolesnika sa akutnim infarktom miokarda.
Neverica i poricanje simptoma su jedne od karakteristika većine bole-
snika. Jedna Britanska studija je pokazala da kada bolesnici dobiju bol
u grudima kod kuće duplo duže čekaju pre nego što pozovu hitnu pomoć (medijana
60 min.) nego ako bol dobiju na poslu ili javnom mestu (medijana 30
min.). Bolesnici koje su u kućnim uslovima pregledali doktor opšte
medicine ili porodični lekar, čekaju duže (medijana 70 min.). Bolesnici
koji su zvali doktora opšte medicine čekali su duže (medijana 4 h) da
zatraže tu pomoć, nego ako su direktno zvali dispečera hitne medicinske
pomoći. Stanovnici ruralnih delova češće zovu doktore opšte medicine i u
principu kasnije traže pomoć. Prethodna istorija miokardnog infarkta
nije bila povezana sa ranijim traženjem pomoći. Još nekoliko drugih
faktora je imalo uticaja na kasnije traženje pomoći, a to su starije
životno doba, osobe ženskog pola, etničke manjine, siromaštvo. Jačina
bola u grudima takođe može uticati na brzinu traženja pomoći, s tim što
izraženi simptomi utiču na odlaganje traženja pomoći. Prisustvo člana
familije, naročito žene, obično utiče na odlaganje za pomoć.
Iako su u mnogim zapadnim zemljama mas-mediji pokušali da odigraju ulogu
edukatora opšte populacije da u slučaju nastanka bola u grudima brzo
pozovu pomoć, to nije rezultiralo uspehom. Smatra se da je jedan od
razloga način na koji je definisan bol. Pokazalo se da se mit o drami za
vreme srčanog udara raspršio, jer mnogo je bolova u grudima ili
nelagodnosti koji su rezultovali infarktom miokarda, a da se nisu
uklopili u taj mit. Potrebna je ponovna kampanja mas-medija za
objašnjavanje prorode bolesti koja se manifestuje bolom u grudima.
Takođe treba navesti i sve ekvivalente bola u grudima, kao na pr. i
osećaj nedostatka vazduha.
Edukacija visoko rizičnih bolesnika je podjednako potrebna. Skoro
polovina miokardnih infarkta i oko 70 % srčane smrti se odigra kod
bolesnika sa ranijom istorijom u kardiovaskularnom oboljenju. Ipak,
kao što je već navedeno, ti bolesnici se ne obraćaju ranije za pomoć
nego oni koji nisu imali ranija kardiovaskularna obolenja. Potrebna je
sinhronizovana akcija tih bolesnika počevši već od primarne zdravstvene
zaštite.
Edukacija šire populacije koja može biti svedok nastanka akutnog
koronarnog sindroma kod bolesnika je, takođe, potrebna. Pravi savet da
se odmah potraži pomoć, kao i eventualno oživljavanje bolesnika u
slučaju srčanog zastoja, efikasni su samo ako se odmah, i to relativno
stručno, primene. Dole navedena šema prikazuje rezultate oživljavanja
kod pacijenta sa srčanim zastojem ako su mere osnovne životne potpore
primenjene za najkasnije 5 min. od momenta srčanog zastoja i u vremenu
dužem od pet minuta nakon srčanog zastoja osoba. Preživljavanje nakon
srčanog zastoja je 37 %, ukoliko se mere osnovne životne potpore
primene u vremenu kraćem od 5 min. od momenta srčanog zastoja, a
defibrilacija –uz prethodni uslov - primeni u vremenu kraćem od 10 min.
od zastoja. Ukoliko se defibrilacija primeni u vremenu koje je manje od
10 min., a mere osnovne životne potpore u vremenu dužem od 5 min. nakon
zastoja, preživljavanje je 20 %. Preživljavanja nema ukoliko se
defibrilacija sprovede u vremenu koje je duže od 10 min. nakon
zastoja, a mere osnovne životne potpore su započete u vremenu koje je
duže od 5 min. od nastanka kolapsa.
"Druga vrata ": doktor opšte medicine ili porodični lekar
Mogućnosti doktora opšte medicine zavise i od toga da li u instituciji
gde radi ima na raspolaganju EKG, rentgen, laboratoriju. Većina Domova
zdravlja kod nas, u sadašnjoj organizaciji, ima EKG na raspolaganju,
kao i dostupnost rutinskim laboratorijskim analizama (ne i biohemijskim
markerima nekroze miokarda). Glavna dijagnostička sredstva kojima
doktor opšte medicine raspolaže su pažljvo uzimanje anamneze i fizički
pregled.
Na osnovu stečenih znanja i iskustva, doktor opšte prakse bi trebalo da
izdvoji grupu bolesnika koji su u povećanom riziku i zatraži brz
transport u specijalizovanu stacionarnu ustanovu. On zna da je
intenzitet simptoma slab prediktor rizika bolesnika za ozbiljne
komplikacije, te se u anamnezi informiše o tipu nelagodnosti u grudima,
načinu i radijaciji bola kao i pratećim simptomima (nauzeja, hladno
preznojavanje, bledilo). Takođe zna da hipotenzija i aritmije mogu
predstavljati uvod u stanje šoka, pa zato brzo preuzima korektivne mere
(i.v tečnost, atropin, i.v analgetici) i organizuje transport u specijalizovanu
zdravstvenu ustanovu. Ukoliko je na osnovu anamneze, fizičkog pregleda i
EKG-a postavio sumnju o akutnom infarktu miokarda daje bolesniku da
sažvaće aspirin, a neophodno je i da zajedno sa bolesnikom sačeka
dolazak ekipe hitne medicinske pomoći, da bi u slučaju eventualnog
srčanog zastoja odmah preduzeo kardiopulmonalno oživljavanje. U prvom
satu akutnog infarkta miokarda, srčani zastoj je i najčešći.
Ukoliko je doktor opšte medicine u terenskoj službi doma zdravlja, on bi
već na osnovu telefonskog razgovora sa bolesnikom trebalo da ustanovi
da li da on (bez defibrilatora) ide u posetu bolesniku ili da pozove
ekipu hitne medicinske pomoći da pruži pomoć. U slučaju dostupnosti
EKG-a, doktor opšte medicine bi trebalo da zna da ga interpretira.
Na osnovu dostupnih podataka, doktor opšte medicine bi trebalo da,
pošto je zbrinuo grupu bolesnika u povećanom riziku (akutni koronarni
sindrom, disekcija aorte, plućne embolije), preuzme brigu o bolesnicima
sa stabilnom anginom, ili bolom u grudima nekardijalnog porekla
(muskulo-skeletni, panični napadi, pleurodinia i dr.).
Uloga doktora opšte medicine je naročito velika u ruralnim sredinama.
Kod nas, postojeća reforma zdravstvenog sistema stavlja doktora opšte
medicine pred još nedefinisane zadatke.
U nekim zemljama je pokušano uvođenje pre hospitalne trombolize od
strane terenskih lekara iz centra primarne zdravstvene zaštite kao i od
ekipa službe hitne medicinske pomoći. Postoji potencijal smanjivanja
mortaliteta od akutnog infarkta miokarda ako se primeni prehospitalna
tromboliza za oko 17%, pogotovu ako je transport duži od 90 min.
Međutim, to nije potvrdila studija DANAMI II, u kojoj je manji
mortalitet bio zabeležen u bolesnika sa akutnim infarktom miokarda
lečenim direktnom balon dilatacijom ili stentovima, pa makar transport
trajao i 180 min, nego u onih u kojih je primenjivana intrahospotalna
tombolitička terapija, što ukazuje na velike mogućnosti interventne
kardiologije u postizanju reperfuzije.
"Treća vrata ": dispečerski centar
U mnogim zapadnim zemljama, to je relativno samostalna služba koja
koordiniše rad medicinske hitne službe, kao i paramedicinske hitne
službe, policije i vatrogasaca.
Kod nas je dispečerski centar i fizički i organizaciono vezan za zavod
službe hitne medicinske pomoći. U zapadnim zemljama, naročito SAD, s obzirom
na to da je doktor skupa radna snaga, često su dispečeri trenirane
osobe nemedicinske struke ili medicinske sestre. Kod nas su to doktori
koji su imali iskustva u pruzanju hitne medicinske pomoći na terenu
(prim. autora: u službi hitne medicinske pomoći u Kraljevu dispečeri su
obučene medicinske sestre uz povremenu konsultaciju lekara). Bitno je
da brojevi telefona dispečera budu slobodni, tako da se u slučaju
potrebe mogu dobiti za manje od jednog minuta. Važno je da dispečeri
imaju dvostruku komunikaciju – telefonsku ili radio vezu, tako da dok
komuniciraju sa bolesnikom mogu da kontaktiraju i najbližu terensku
službu hitne medicinske pomoći. Ukoliko to nije slučaj, jer oni podatke
o bolesniku, adresu i drugo šalju vazdušnom poštom, dolazi do kašnjenja
u slanju terenske ekipe za desetak minuta. U beogradskom Zavodu za hitnu
medicinsku pomoć sada se radi na uvođenju direktne komunikacije i
napuštanju sistema vezdušne pošte. Dispečer zna osnovne uzroke bola u
grudima, ali u razgovoru sa bolesnikom njegov cilj nije da dođe do
verovatne dijagnoze, već da brzo uspostavi prioritete i uputi terensku
ekipu na lice mesta. Ukoliko postoje prisutni sledeći faktori, to favorizuje
urgentan transport u hitna prijemna odeljenja bolnica ili urgentni
centar: osećaj u grudima prethodno poznat kao angina ili raniji srčani
infarkt, bol koji se širi u ramenima naročito desno i intermitentno
gubljenje svesti.
Dispečer ima zadatak da identifikuje problem, a ne da postavi dijagnozu,
da odredi prioritet i nivo ekipe koja će biti poslata na teren, kao i da
dâ instrukcije bolesniku ili porodici za određene mere dok ne stigne
ekipa. Beogradski zavod za hitnu medicinsku pomoć primenjuje The
Norwegian Index to Emergency Medical Assistance. Dispečer identifikuje
probleme u I, II i III stepenu prioriteta i prema tome preduzima akcije
i odmah daje savete o merama koje treba da preduzmu bolesnik i njegova
okolina. Po preporuci norveškog indeksa hitnosti medicinske pomoći,
koriste se tabele A,B,C.
"Četvrta vrata": terenska ekipa SHMP
Terenska ekipa ima zadatak da koriguje vitalne funkcije ako su
poremećene, da stabilizuje stanje, započne dijagnostički proces i
terapiju radi olakšavanja simptoma, ali i da predupredi komplikacije i
oštećenje organa. Terenska ekipa je od dispečera dobila najvažnije
informacije šta je očekuje na terenu i prema tome preduzme svoju akciju.
Ako postoji sumnja na akutni koronarni sindrom, terenska ekipa ima
aparat za EKG i defibrilator. U nekim zemljama postoje i prehospitalni
trombolitički protokoli, a kod nas u Novom Sadu i Nišu. U svakom slučaju
terenska ekipa, ako sumnja na akutni koronarni sindrom, daje aspirin,
nitroglicerin sublingvalno, uspostavlja intravensku liniju i, u
slučaju potrebe, daje morfijum, atropin, beta blokatore, diuretike u
slučaju pretećeg plućnog edema.
"Peta vrata": prijemno odeljenje urgentnog centra
Odeljenja urgentnog centra ili urgentnih prijemnih odeljenja imaju
zadatak da u slučaju potrebe odmah koriguju vitalne funkcije,
stabilizuju stanje bolesnika, olakšaju simptome i preveniraju trajna
oštećenja, kao i da počnu dijagnostički proces i što pre prema
dijagnostičkom nalazu započnu adekvatnu terapiju. Smatra se da je u
slučaju sumnje na AKS nužno snimiti i interpretirati standardni
12-odvodni EKG, a po potrebi i specijalne odvode u roku od 5-10 min od
pojave bolesnika u zdravstvenoj ustanovi. Peti nivo (hitna prijemna
odeljenja) mora imati dovoljno EKG aparata, ehokardiografski aparat na
raspolaganju, kao mogućnost brzog određivanja biohemijskih markera
miokardne nekroze.
PREPOZNAVANJE KARDIORESPIRATORNOG ZASTOJA-
ZADACI VIŠE MEDICINSKE SESTRE
Medicinske sestre službe hitne medicinske pomoći, kardioloških
odeljenja, jedinica za intenzivnu negu moraju poznavati ne samo znake
kardiorespiratornog zastoja već i mere koje se hitno moraju preduzeti.
Postoji nekoliko parametara koji se klinički mogu zapaziti u kratkom
vremenskom intervalu- unutar 15-30 sek.
Medicinska sestra će primetiti:
- Nagli gubitak svesti: bolesnik koga zadesi kardiorespiratorni
zastoj naglo gubi svest. Laganim protresanjem i postavljanjem pitanja
bolesniku utvrđujemo stepen dubine svesti.
|
|
| |

Slika 1: Uputstva dispečeru za određivanje stepena prioriteta
(norveški Indeks urgentnog zbrinjavanja) |
- Odsustvo disanja utvrđuje se posmatranjem toraksa i abdomena i
stavljanjem obraza uz otvor usta i nosa bolesnika. Ako nema spontanog
podizanja i spuštanja abdomena i strujanja vazduha iz usta i nosa, znak
je da bolesnik ne diše.
- Promena boje kože i vidljive sluzokože nastaje kao posledica
insuficijencije periferne cirkulacije. Ako je do prestanka rada srca
došlo usled teške hipoksije, onda je vidljiva cijanoza kože (usta, uši,
lice). U odsustvu cijanoze, boja kože lica i vidljive sluzokože postaje
bleda i sivo pepeljasta. Stoga pri svakoj ekstremnoj promeni boje kože
palpirati puls na palpatorno najpristupačnijim arterijama.
- Odsustvo pulsa. Najbolje je i najpristupačnije palpiranje
arterije carotis sa jagodicama dva ili tri prsta sa unutrašnje strane
muskulus sternocleidomastoideusa. EKG pokazuje ravnu crtu ili znak
treperenja komora.
- Dilatacija papila je jedan od znakova prestanka cirkulacije
krvi. Za dilataciju papila potrebno je 20- 45 sek., pa i više od 1 min.
Kod nekih bolesnika i posle smrti papile se ne dilatiraju (pacijenti
koji su primili opijate), stoga dilatacija papila spada u kasne znake
kardiorespiratornog zastoja, ali ga dilatirane zenice potvrđuju.
|
|
| |
- Nemerljiv krvni pritisak može da ukaže na akutni srčani zastoj.
Kao i puls, i krvni pritisak može biti nemerljiv i ako srce radi, što
ukazuje na nizak minutni volumen srca.
- Odsustvo ili prestanak krvavljenja iz operativne ili otvorene
povrede teško se može uzeti kao pouzdan znak srčanog zastoja, ali
uz druge znake može biti dokaz da je prestala srčana radnja.
Nezavisno od uzroka kardiorespiratornog zastoja, da bi se sprečilo
ireverzibilno oštećenje mozga i smrt, mora se odmah započeti
kardiorespiratorna reanimacija.
Medicinska sestra će učiniti sledeće:
- Pozvati lekara
- Utvrditi odsustvo disanja - nema ravnomernog podizanja i
spuštanja grudnog koša i abdomena
- Utvrditi odsustvo pulsa - palpirati najpristupačnije arterije
(a. carotis, a. femoris)
- Boja kože - ekstremno bela ili cijanotična
- Papile proširene (sužene- uticaj nekih lekova (opijata))
- Nemerljiva tenzija
- Postaviti bolesnika u odgovarajući vodoravan položaj sa
defleksijom glave
- Ispod bolesnika obezbediti čvrstu podlogu (daska širine kreveta,
a dužine od ramena do karlice, na terenu postaviti pacijenta na pod)
- Napraviti EKG
- Osloboditi disajne puteve aspiracijom stranog sadržaja u koliko
je potrebno ili postavljanjem glave u položaj defleksije čime se
otklanja opstrukcija disajnih puteva zapadanjem jezika. Izvaditi
zubnu protezu ukoliko je pacijent ima.
- Plasirati orofaringealni tubus odgovarajuće veličine
- Započeti arteficijalnu ventilaciju preko maske i ambu balona sa
100% kiseonika
- Manuelna stimulacija srca ili elektro stimulacija
defibrilatorom - pre upotrebe proveriti ispravnost aparata,
pripremiti aparat, asistirati lekaru.
- Otvoriti dve venske linije ako ih nema
- Pripremiti i proveriti ispravnost seta za intubaciju i
asistirati lekaru prilikom izvođenja iste.
- Aplikovati medikamente, infuzione rastvore po nalogu lekara i
pri tome poštovati aseptične uslove rada.
- Obezbediti hitan transport u najbližu zdravstvenu ustanovu, a
ako smo u njoj, u jedinicu intenzivne nege
- Pažljivo voditi medicinsku dokumentaciju i beležiti sve što je
dato i urađeno.
|
|
| |
REDOSLED U REANIMACIJI
- Prekordijalni udarac (ako od kolapsa nije prošlo više od 30
sekundi)
- Osnovna životna potpora i za to vreme tražiti DEF, set za
intubaciju, O2
- Defibrilator upotrebiti pre drugih postupaka – ako monitor
pokaže da treba i ako je defibrilator pri ruci
- Postaviti elektrode i na monitoru proceniti ritam (proveriti
cirkulaciju – ne više od 10 sek)
Na monitoru može biti VF/VT bez pulsa ili non-VF/VT bez pulsa
(asistolija, električna aktivnost bez pulsa)
|
|
| |
Ako je VF/VT bez pulsa |
|
| |
- Ukloniti sve od pacijenta
- Isporučiti tri šoka ako treba (200J, 200J, 360J)
- Posmatrati monitor. Ako perzistira VF/VT bez pulsa, primeniti
osnovne mere KPCR
U toku KPCR:
- Proveriti reverzibilne uzroke aresta (4Hs, 4Ts)
- Proveriti elektrode, poziciju pedala, kablove
- Obezbediti disajni put + O2
- Obezbediti vensku liniju
Ako je intubacija korektna (proveriti) onda je odnos
kompresija:ventilacija 30:2 ( frekvenca kompresija je 100/min.)
- Dati 1mg Adrenalina i.v. ili 2-3mg(1:10 000) u tubus. Interval
između 3. i 4. šoka ne treba da bude duži od 1 minut za koje vreme
se vrši KPCR
- Proveriti ritam na monitoru, proveriti cirkulaciju (ako ritam
nije VF/VT bez pulsa postupite po algoritmu za tu situaciju, a ako Vf/VT bez pulsa perzistira dati
1mg Adrenalina i.v., razmotriti
primenu Amiodarona)
- Pokušati defibrilaciju sa sledeća tri šoka ako je potrebno
(360J, 360J, 360J)
- Pogledati monitor (VF/VT bez pulsa perzistira – izvoditi osnovne
mere KPCR 1 minut)
(Ciklus traje 3 minuta, Adrenalin se daje na 3 minuta.) Razmotriti
primenu drugih lekova i pufera. |
|
| |
|
|
| |
Ako je non-VF/VT bez pulsa |
|
| |
- Proveriti znake cirkulacije, započeti KPCR i vršiti 3 minuta, odnos
kompresija: ventilacija 15:2, za to vreme obezbediti disajni put, otvoriti
vensku liniju, dati 1mg Adrenalina
- Pogledati monitor
Ako je VF/VT bez pulsa postupiti po odgovarajućem algoritmu
Ako
non-VF/VT bez pulsa perzistira:
- Dati 1mg Adrenalina i vršiti KPCR 3 minuta (proveriti elektrode,
poziciju pedala i kablove defibrilatora, pokušati intubaciju, dati O2,
obezbediti venski put)
- Razmotriti primenu Atropina i pufera (bikarbonati se daju ako je pH
krvi < 7,1 i tek posle 20-25 minuta od arresta)
(Ciklus traje 3
minuta, 1mg Adrenalina se daje na 3 minuta.) |
|
| |
|
|
| |
CILJ I ZADACI RADA
- Proceniti i utvrditi u kojoj meri med.sestra-tehničar učestvuje
u prvoj pomoći i sestrinskim intervencijama u tretmanu bolesnika sa
akutnim infarktom miokarda u vanhospitalnim uslovima.
- Utvrditi u kojoj meri organizacija i rukovođenje utiče na
kvalitet rada med.sestara-tehničara.
- Proceniti nivo znanja med. sestara-tehničara u vezi sa lečenjem
i negom bolesnika sa AIM u vanhospitalnim uslovima.
- Proceniti nivo znanja MS u pruzanju prve pomoći bolesniku sa
AIM u vanhospitalnim uslovima.
- Utvrditi nivo znanja med.sestara-tehničara o KPCR
- Proceniti u kojoj meri su med. sestre- tehničari zadovoljni
organizacijom i rukovođenjem.
- Proceniti potrebe za kontinuiranom edukacijom med.
sestara-tehničara SHMP
|
|
| |
METODOLOGIJA RADA
METOD ISTRAŽIVANJA
- Deskriptivna metoda
- Opservaciona metoda-indirektna (testiranje anketiranje,
medicinska dokumentacija)
INSTRUMENT ISTRAŽIVANJA
- Test znanja - za medicinske sestre-tehničare SHMP kroz tehniku
testiranja. On sadrži 15 pitanja, od toga 12 imaju dva do šest ponuđenih
odgovora , a u ostala tri sam ostavila prostor za odgovor.
- Anketni upitnik - za medicinske sestre-tehničare SHMP kroz
tehniku anketiranja. On sadrži 15 pitanja sa dva do četiri ponuđena
odgovora, a za svako pitanje sam ostavila prazan prostor za odgovor.
- Protokol dokumentacije SHMP Zaječar u periodu od 01.01.2005 –
01.11.2005 g
POPULACIJA I UZORAK
Populaciju i uzorak u ovom istraživanju čine 13 med. sestara-tehničara
SHMP, od toga 10 sa srednjom i 3 sa višom školom, sa radnim stažom od
1-35 god
VREME I MESTO ISTRAŽIVANJA
Istraživanje je obavljeno u službi hitne medicinske pomoći
Zdravstvenog centra Zaječar
od 01.08.2005- 03.10.2005 godine. |
|
| |
|
|
| |
REZULTATI RADA I DISKUSIJA
ANALIZA ANKETNOG UPITNIKA ZA MED. SESTRE-TEHNIČARE
|
|
| |
| Tabela 1. |
| Pol |
broj |
% |
| Muški |
7 |
54 |
| Ženski |
6 |
46 |
| Ukupno |
13 |
100 |
|
| Tabela 2. |
| Godine starosti |
broj |
% |
| 20-30 godina |
1 |
8 |
| 30-40 godina |
5 |
38 |
| 40-50 godina |
4 |
31 |
| Preko 50 godina |
3 |
23 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 3. |
| Godine radnog staža |
broj |
% |
| 20-30 |
1 |
8 |
| 30-40 |
5 |
38 |
| 40-50 |
4 |
31 |
| preko 50 |
3 |
23 |
| Ukupno |
13 |
100 |
|
| Tabela 4. |
| Stepen stručne spreme |
broj |
% |
| Srednji (IV) |
10 |
77 |
| Viši (VI |
3 |
23 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 5. |
Zašto ste izabrali
da radite u SHMP? |
broj |
% |
| Volim rad u SHMP |
7 |
54 |
| Slučajno |
6 |
46 |
| Nisam imao/la drugog izbora |
0 |
0 |
| Drugo |
0 |
0 |
| Ukupno |
13 |
100 |
|
| Tabela 6. |
| Da li je za rad u SHMP potrebna specifična vrsta
edukacije? |
broj |
% |
| Neophodna, obavezna |
12 |
92 |
| Nepotrebna |
0 |
0 |
| Poželjna |
1 |
8 |
| Drugo |
|
|
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 7. |
Na koji način ste vi stekli
početno znanje? |
broj |
% |
| Od starijih kolega |
9 |
69 |
| Iz škole |
3 |
23 |
| Od lekara |
1 |
8 |
| Drugo |
1 |
8 |
| Ukupno |
13 |
100 |
|
| Tabela 8. |
| Da li se edukujete? |
broj |
% |
| Da |
12 |
92 |
| Ne |
1 |
8 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 9. |
| Na koji način se edukujete? |
broj |
% |
| Sam/a nabavljam literaturu |
7 |
54 |
| Služba organizuje edukaciju kadrova |
7 |
54 |
| Drugo |
1 |
8 |
| Ukupno |
13 |
100 |
|
| Tabela 10. |
Šta najviše volite u sadržaju
svog posla? |
broj |
% |
| Negu bolesnika |
5 |
38 |
| Administrativne poslove |
0 |
0 |
| Rad na komunikaciji sa bolesnikom |
7 |
54 |
| Drugo |
3 |
23 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 11. |
Koji vam način rada
najviše odgovara? |
broj |
% |
| Smenski |
12 |
92 |
| Svejedno mi je |
1 |
8 |
| Pre podne |
0 |
0 |
| Drugo |
0 |
0 |
| Ukupno |
13 |
100 |
|
| Tabela 12. |
Koje su vaše glavne teškoće
u radu? |
broj |
% |
| Loši uslovi rada |
2 |
15 |
| Nedovoljna saradnja sa pretpost. |
2 |
15 |
| Nedostatak sredstava za rad |
4 |
31 |
| Drugo |
5 |
38 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
| |
| Tabela 13. |
| Koliko ste zadovoljni sadašnjom organizacijom SHMP? |
broj |
% |
| Sasvim sam zadovoljan/a |
5 |
38 |
| Nezadovoljan/a |
4 |
31 |
| Drugo |
4 |
31 |
| Ukupno |
13 |
100 |
|
| Tabela 14. |
Koji su nedostaci u
organizacionom radu? |
broj |
% |
| Organizaciona šema rukovodećeg kadra |
4 |
31 |
| Organizacija opreme |
1 |
8 |
| Raspodela obaveza i odgovornosti |
6 |
46 |
| Drugo |
2 |
15 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
| |
| Tabela 15. |
| Koji od metoda i stilova rukovođenja bi vam najviše
odgovarao? |
broj |
% |
| Autokratski (metod prisile) |
1 |
8 |
Demokratski (metod uveravanja)
Interesno rukovođenje
(usluga za uslugu) |
10 |
77 |
| Drugo |
2 |
15 |
| Ukupno |
13 |
100 |
|
| Tabela 16. |
| Kako postojeći način rukovođenja utiče na vaš rad? |
broj |
% |
| Stimuliše me na rad |
3 |
23 |
| Nema bitnog uticaja |
6 |
46 |
| Utiče negativno na moj rad |
4 |
31 |
| Drugo |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
| |
| Tabela 17. |
| Po kojim kriterijumima bi trebalo vrednovati rad? |
broj |
% |
| Stručnost u radu |
8 |
62 |
| Zainteresovanost za rad |
5 |
38 |
| Rezultati rada |
9 |
69 |
| Uslovi rada |
1 |
8 |
| Drugo |
0 |
0 |
| Ukupno |
13 |
100 |
|
| Tabela 18. |
| U kojoj meri ste zadovoljni kolegijalnim odnosima? |
broj |
% |
| Veoma zadovoljan/a |
5 |
38 |
| Uglavnom |
7 |
54 |
| Nisam zadovoljan/a |
1 |
8 |
| Drugo |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
| |
| Tabela 19. |
Da li ste zadovoljni svojim
mestom u timu? |
broj |
% |
| Veoma zadovoljan |
5 |
38 |
| Uglavnom |
8 |
62 |
| Nisam zadovoljan/a |
0 |
0 |
| Drugo |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
|
| |
|
|
| |
|
|
| |
ANALIZA TESTA ZNANJA ZA MEDICINSKE SESTRE-TEHNIČARE
(Napomena: osenčena polja označavaju tačne odgovore, sem ako nije
drugačije naglašeno) |
| |
|
|
| |
| Tabela 1. |
Akutni infarkt miokarda(AIM)
je stanje |
broj |
% |
| Ishemije srčanog mišića |
3 |
23 |
| Nekroze srčanog mišića |
0 |
0 |
| Ishemije i nekroze srčanog mišića |
10 |
77 |
| Grča ograničenog dela miokarda |
0 |
0 |
| Ukupno |
13 |
100 |
|
| Tabela 2. |
| Prodromalni znak kod AIM je |
broj |
% |
| Gubitak svesti |
1 |
8 |
| Anginozni bol koji ne popušta na terapiju |
10 |
77 |
| Oba navedena |
2 |
15 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 3. |
| Prognoza AIM zavisi od |
broj |
% |
| Površine nekroze srčanog mišića |
1 |
8 |
| Od vremenskog perioda ukazivanja prve pomoći i transporta u
koronarnu jedinicu |
3 |
23 |
| Oba navedena odgovora |
9 |
69 |
| Ukupno |
13 |
100 |
|
| Tabela 4. |
| Koliko bolesnik sa AIM sme da pređe hodajući? |
broj |
% |
| Neograničeno |
0 |
0 |
| do 100 metara |
0 |
0 |
| do 10 metara |
0 |
0 |
| Ne sme da hoda |
13 |
100 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 5. |
| U toku transporta, samostalno, bez naloga lekara, sestra
može da preduzme |
broj |
% |
| Kontrolu vitalnih funkcija i adekvatan položaj |
10 |
77 |
| Plasira braunilu |
3 |
23 |
| Da lekove |
0 |
0 |
| Sve navedeno |
3 |
23 |
| Ukupno |
13 |
100 |
|
| Tabela 6. |
Pri transportu u toku KPCR
se mora voditi računa o stepenu prioriteta a to je |
broj |
% |
| Plasiranje braunile |
2 |
15 |
| Prolaznost disajnih puteva, respiracija, cirkulacija |
11 |
85 |
| Oksigenoterapija |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 7. |
Navesti odgovarajuće
odvode EKG-a |
broj |
% |
| Tačno |
8 |
62 |
| Netačno |
5 |
38 |
| Ukupno |
13 |
100 |
Tačan odgovor:
-bipolarni----------------D1, D2, D3
-unipolarni---------------aVR, aVL, aVF
-prekordijalni------------V1, V2, V3, V4, V5, V6 |
| Tabela 8. |
| Prestanak disanja nastaje ubrzo po prestanku srčanog rada |
broj |
% |
| Da |
11 |
85 |
| Ne |
2 |
15 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 9. |
Za uspešnu KPCR potrebno
je da ona pocne u vremenskom intervalu od ...minuta |
broj |
% |
| Tačno |
11 |
85 |
| Netačno |
2 |
15 |
| Ukupno |
13 |
100 |
Tačan odgovor- 4-5 min |
| Tabela 10. |
| Kompresija sternuma se izvodi na |
broj |
% |
| Gornjoj polovini srca |
1 |
8 |
| Na donjoj polovini sternuma |
2 |
15 |
Na spoju gornje 2/3
i donje 1/3 sternuma |
10 |
77 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
|
| |
| Tabela 11. |
| Odnos insuflacije vazduha i kompresije sternuma kad KPCR
obavlja jedna osoba je..... |
broj |
% |
| Tačno |
11 |
85 |
| Netačno |
2 |
15 |
| Ukupno |
13 |
100 |
Tačan odgovor-2:15 |
| Tabela 12. |
Najteži oblik poremećaja
srčanog ritma je |
broj |
% |
| Ventrikularne aritmije |
0 |
0 |
| Fibrilacija komora |
13 |
100 |
| Ventrikularne ekstrasistole |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
| |
| Tabela 13. |
| Dijagnoza srčanog zastoja se postavlja na osnovu |
broj |
% |
| Odsustva pulsa na a. carotis |
13 |
100 |
| Odsustva pulsa na a. temporalis |
0 |
0 |
| Odsustva pulsa na a. radialis |
0 |
0 |
| Ukupno |
13 |
100 |
|
| Tabela 14. |
| Prilikom izvođenja KPCR pacijenta treba postaviti |
broj |
% |
| U polusedeći položaj |
1 |
8 |
| U horizontalni položaj na leđima sa podignutim nogama |
12 |
92 |
| U "koma" položaj |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
| |
|
|
| |
| Tabela 15. |
| Inicijalna energija kojom se započinje defibrilacija je |
broj |
% |
| 100J |
1 |
8 |
| 200J |
11 |
85 |
| 250J |
1 |
8 |
| 360J |
0 |
0 |
| Ukupno |
13 |
100 |
|
| Tabela 16. |
| Najvažniji lekovi koji se daju u toku KPCR su |
broj |
% |
| Tačno |
2 |
15 |
| Netačno |
11 |
85 |
| Ukupno |
13 |
100 |
Tačan odgovor-Adrenalin, Atropin, Xilokan |
|
| |
|
|
| |
| Tabela 17. |
| U toku KPCR lekove treba davati |
broj |
% |
| S.C |
0 |
0 |
| I.V |
13 |
100 |
| I.M. |
0 |
0 |
| Ukupno |
13 |
100 |
|
|
|
| |
|
|
| |
DISKUSIJA I ZAKLJUČAK
SHMP je od 01. 01. 2005 - 01. 11. 2005. god. izašla 3023 puta na
teren, a od toga 65 pacijenta (2%) su imala AIM. Da postoji deficit
teorijskog znanja med.sestara-tehničara o AIM, pokazuje određeni broj
negativnih odgovora, posebno u prva tri pitanja. Određeni broj med.
sestara-tehničara je pokazao neznanje o redosledu postupaka na terenu
t.j o stepenu prioriteta u toku transporta. Takođe, prevazilaze svoje
kompetencije u toku rada, što je nedopustivo, jer povećava tenziju u
funkcionisanju tima. Poražavajuća je činjenica da 39% med.
sestara-tehničara ne zna EKG odvode, jer ukoliko je potrebno da naknadno
obeleži EKG traku, i ako to učini pogrešno, usledila bi i pogrešna
interpretacija lekara, što je nedopustivo. Što se tiče poznavanja KPCR-a,
pokazali su izuzetno znanje. Tome je doprinela kontinuirana edukacija
med. sestara-tehničara organizovana od strane SHMP koja se održava svake
godine u određenom vremenskom periodu. Međutim, alarmantna je činjenica
da 85% med. sestara-tehničara ne zna da nabroji najvažnije lekove koji
se koriste i toku KPCR, što ukazuje na izvesne propuste u programu edukacije.
S tim u vezi treba ubaciti i predavanja o ovoj temi. Ovo ukazuje da nije
isti nivo znanja svih med. sestara-tehničara, što zavisi od godina
radnog staža, ambicija, funkcionisanja tima u kome svaka pojedinačno
radi. Više od pola med. sestara-tehničara je izabralo rad u SHMP zato
što voli, što ide u prilog boljem kvalitetu i većem zadovoljstvu u radu
jer će bolje raditi posao koji vole od nametnutog. Veliki broj (69%) je
stekao početno znanje od starijih kolega. Neosporno je da treba da
postoji specifična vrsta edukacije, tj. uvođenje urgentne medicine kao
predmet u nastavi s čim se slaže 92% med. sestara-tehničara. Veliki broj
med. sestara-tehničara je nezadovoljan sadašnjom orga- nizacijom SHMP, a
kao glavne teškoće u radu navode nedovoljnu saradnju sa
pretpostavljenima, obimnu administraciju i loše ponašanje građanstva.
Kao nedostatak u organizaciji navode lošu raspode- lu obaveza i odgovornosti.
Što se tiče kriterijuma po kojima bi trebalo vrednovati rad, mišljenja
su podeljena: za rezultate rada opredelilo se 69%, a za stručnost u radu
62% ispitanika (neki su zaokružili po 2 i više odgovora). Uglavnom su
zadovoljni kolegijalnm odnosima i svojim mestom u timu, što ukazuje da
treba više vremena posvetiti komunikaciji, jer je to od izuzetne
važnosti za besprekorno funkcionisanje tima. |
|
| |
|
|
| |
PREDLOG MERA
Posvetiti više vremena edukaciji med. sestara-tehničara prilikom
stupanja na rad u SHMP. Postojeći program edukacije proširiti, tj.
obuhvatiti i medicinsko tehničke postupke (snimanje EKG trake). Raditi
povremene testove znanja i shodno rezultatima otkloniti nejasnoće na mesečnim
sastancima. Shodno rezultatima, odrediti po jednu med. sestara -
tehničara predavača za određenu oblast koja će imati zadatak da obradi i
objasni nejasnu temu, koristeći najnovija saznanja iz zdravstvene nege
sa akcentom na ulogu med.sestara-tehničara u njoj. Predstavljati službu
na sastancima i kongresima med. sestara-tehničara. Bolja komunikacija na
relaciji gl. sestra - osoblje SHMP; načelnik-osoblje SHMP. Adekvatna
raspodela obaveza i odgovornosti, uvođenje sistema kazne i nagrada kao i
lične odgovornosti. Potrebna je edukacija rukovodećeg kadra na temu
rukovođenja. Dozvoliti ljudima da budu kreativni u svom poslu. Imati
sluha za dobronamerne i pozitivne kritike. Povećati nivo znanja o
zdravlju (obim znanja i nivo informisanosti putem predavanja, TV,
medija). Ličnim primerom delovati na formiranje pozitivnih zdravstvenih
stavova. U cilju edukacije stanovništva SHMP Zaječar je na sajtu
Zdravstvenog centra Zaječar (www.zcza.co.yu) krenula sa razvojem i
implementacijom niza kratkih, praktičnih uputstava za stanovništvo, koja
bi pomogla boljem snalaženju laika u urgentnim situacijama.
Ovakvi vidovi edukacije nisu novost, ali je ova služba dobro iskoristila
postavljanje sajta Zdravstvenog centra Zaječar u cilju edukacije građanstva,
koje je na veoma niskom nivou. |
|
| |
|
|
| |
LITERATURA
- Jolić M., Vićovac Lj., Đođević D. ''Nega bolesnika'' Narodna
knjiga Srbije; 1995;266.
- Lalević P.'' KPCR'';Velarta, Beograd, 1995.
- Manojlović D. I saradnici '' Interna medicina'', Zavod za
udžbenike i nastavna sredstva, Beograd;1998; 210-216.
- Matić Đ., ''Zdravstvena nega u internoj medicini'', Ma.De.Jan;
Beograd. 1998; 162, 163
- Mihajlović D.''Iznenadna srčana smrt'' , Stručna knjiga,
Beograd; 1993
- Mycburg R., Castellanos A.: Cardiac arrest and cardiak death u
knjizi Braunwold E.: Heart Disease Saundres comp.; 1992. ;756
- Nacionalni komitet za izradu vodiča kliničke prakse u Srbiji
“Bol u grudima”, Narodna biblioteka Srbije, 2002;21-31-36.
- Ranković-Vasiljević R.’’ Metodika i organizacija zdravstvene
nege'',Vets, Beograd, 2000.
- Srpsko lekarsko društvo, sekcija urgentne medicine'' ABC '';sl.
Glasnik Beograd-Umka: 3-2003
- Stožnić S., Lambić I., Babić M. “AKS “, Narodna biblioteka
Srbije, 1996;5;9-11
- Stožnić S., Bijić M. ''Naprasna srčana smrt '', Stručna knjiga,
Beograd, 1993.
- Vučović D.” Urgentna medicina'', Narodna biblioteka Srbije,
2002.
- Rakić D. , Zdravstveno vaspitanje, Kum, Beograd, 2000.
|
|
| |
Adresa autora:
Milijana Videnović
Naselje "Kraljevica" B8 II/11, 19 000 Zaječar
Rad predat: 07. 09. 2006.
Rad prihvaćen: 05. 10. 2006.
Elektronska verzija objavljena: 26. 10. 2006 |
|
|
|
|
|
|
|
|
|
|
|
[ Home ] [ Gore/Up ][ <<< ] [ >>> ]
|
|
|
Infotrend Crea(c)tive Design |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|



