|
|
|
|
DEFINICIJA I
EPIDEMIOLOGIJA LAJMSKE BOLESTI
Lajmska bolest (Lb) ili MORBUS LYME je hronično multisistemsko
infektivno oboljenje koje kod čoveka nastaje ubodom zaraženog tvrdog
krpelja Ixodes ricinus, zaraženog jednom od bakterija kao što su
Borrelia burgdorferi (Bb) (Slika 1), i ređe druge Borrelia vrste:
Borrelia garinii (Bg) i Borrelia afzelii (Ba). To je multisistemska
bolest koja može da pogodi kožu, zglobove, srce i nervni sistem.
Poznata je po tome što se često manifestuje karakterističnim znakom
"migrirajućeg eritema" (crvenilo u obliku mete) [1].

Slika 1. Borrelia burgdorferi uvećana 400 puta
preuzeto sa:
https://upload.wikimedia.org/wikipedia/commons/f/f3/Borrelia_burgdorferi_%28CDC-PHIL_-6631%29_lores.jpg
Kada se govori o razvojnim stadijumima krpelja treba poći od
jaja, koje u rano proleće položi ženka (adult). Iz njih se u rano
leto izlegu larve. Larva uzima krvni obrok na najbližoj životinji.
Najčešće su to mikromamalije (šumski, poljski glodari, ježevi, ali i
druge). Čovek takođe može biti žrtva uboda larve ali daleko ređe u
odnosu na druge razvojne stadijume krpelja. Larva se presvlači
(sazreva) u nimfu i uzima drugi krvni obrok i to od najbliže
životinje. Kod nimfe to su zečevi, ptice, jeleni, pa i čovek ukoliko
boravi u prirodnom staništu krpelja. Borelije se prenose salivom
krpelja tokom uzimanja obroka u period od 48h iIi duže. Postoje tri
teorije o načinu prenosa Bb iz krpelja u sledećeg domaćina. Dve su
najzastupljenije. Jedna je da krpelj tokom halapljivog sisanja krvi,
u jednom trenutku kad se nasisa krvi, povrati svoj crevni sadržaj
(Bb se nalazi u srednjem crevu krpelja). Druga koja govori o
migraciji Bb iz creva u glandularne žlezde, je manje zastupljena,
ali prihvaćena u literaturi [1,2]. Ova teorija sugeriše da se radi o
prenosu uzročnika kao što to rade npr. komarci kad prenose
plasmodiuma. Ovu teoriju najčešće zastupaju oni koji svaki ubod
krpelja tretiraju profilaktički antibioticima, što je pogrešno.
U radovima koji su se bavili eksperimentalno prenosom Borelije sa
zaraženog krpelja na miša, pokazano je da se prvih 24h boravka
krpelja u koži retko javljala zaraženost. Ona je rasla sa dužinom
boravka – 48h, a pogotovo nakon 72h. Zato nam je podatak o boravku
krpelja, manje od 24h jako važan u prevenciji nastanka Lb. Promptnim
skidanjem krpelja, na adekvatan način, unutar prvih časova boravka u
koži može biti odlučujuće, ukoliko je krpelj bio zaražen Bb [3]. Kod
Lajmske bolesti rezervoar je ekološka niša, mesto u domaćinu
(krpelj, mišoliki glodar i dr) gde uzročnik živi, održava se kao
vrsta i/ili razmnožava se, najčešće ne oštećujući svog domaćina.
Kod Lajmske bolesti krpelj može biti i rezervoar Bb, ali i IZVOR
zaraze (onaj koji je neposredno zarazi domaćina Bb). Jednom zaražen
krpelj, od larve do adultnih oblika, prenosi Bb, pa čak i
transovarijalno. Vektor, ili prenosilac uzročnika je Ixodes ricinus
(Evropa), Ixodes pacificus i Ixodes scapularis (Amerika), Ixodes
persulcatus (Azija) itd. a izazivač bolesti genospecies Bb [4,5].
Termin „ciklus borelije“ se prevodi kao životni ciklus borelije ili
enzootski ciklus borelije na engleskom, što se odnosi na složeni
životni ciklus bakterije lajmske bolesti (Borrelia burgdorferi) koja
se smenjuje između vektora krpelja i kičmenjaka domaćina. Ovaj
„enzootski“ ciklus uključuje prenos bakterije sa zaraženog krpelja
na domaćina, a zatim potencijalno nazad na drugog krpelja (Slika
.2) [6].
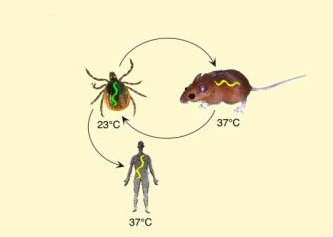
Slika 2. Životni ciklus (ciklus prenošenja)
borelije koja se smenjuje između vektora krpelja i kičmenjaka
domaćina.
preuzeto sa:
https://upload.wikimedia.org/wikipedia/commons/0/08/Borrelia_cycle.jpg
KLINIČKI ASPEKTI LAJMSKE BOLESTI
Lajmska bolest je najčešće vektorsko infektivno oboljenje na
prostoru Evrope i Amerike. Lb je tipično sezonsko oboljenje. Javlja
se u periodu aktivnosti krpelja: od ranog proleća i prvih toplih
dana (nimfa), tokom juna (larva i nimfa), pa sve do kasnih jesenjih
dana (adult). Tokom ostalog perioda godine, kad prestaje aktivnost
krpelja, ne nastaje Lb. Tragajući za dijagnozom kod pacijenta sa
izraženim simptomima koji podsećaju na Lb, najčešće se, preko
serološki nalaza, može posumnjati na Lb. Inkubacioni period je 3-30
dana, od uboda krpelja do pojave simptoma i znakova Lb. Nije svaki
eritem na mestu uboda krpelja – Erythema migrans (EM). Erythema
migrans se javlja u 60-80% slučajeva, a prate je simptomi slični
gripu. Na mestu uboda krpelja, u period ne kraćem od 5-7 dana, može
da se javi karakteristična kožna promena – Erythema migrans koja
počinje kao makula ili papula i povećava čak do 50 cm. EM je
crvenilo koje se javlja oko uboda krpelja koje se širi od centra ka
periferiji u vidu nepravilnih koncentričnih krugova, nazubljenih
ivica koje su jače crvene. Crvenilo je u ravni kože, toplo kao i
ostali deo kože, ne daje osećaj bola ni svraba [7,8,9].
Ovako opisana kožna promena - EM je znak lajmske bolesti. Razlikuje
se od drugih crvenila na koži jer nema tumor i dolor, a kalor je kao
i kod ostalog dela kože [10]. Pored lezije (EM) kao rani simptomi
(mogu se javiti simptomi slični gripu) se javljaju glavobolja,
povišena temperature (vrlo retko), jeza, groznica (retko), bolovi u
mišićima i kostima (zglobovima) i limfadenopatija. Umor
(bezrazložan, nije vezan za fizičku aktivnost), vrlo jak i
dugotrajan je vrlo čest simptom [10,11]. Simptomi traju oko 4
nedelje [11].
Kod nelečenih pacijenata dolazi nakon nekoliko nedelja do hematogene
diseminacije i sistemskih znakova bolesti koji se karakterišu
iznurenošću, mijalgijom, kožnim, srčanim, neurološkim poremećajima
[10,11]. Kod 60% pacijenata razvija se artritis (monoartikularni ili
oligoartikularni) koji uglavnom uključuje koleno. Ovde je već kasna
faza Lb (treći stadijum) [10,12]. Kod 10-20% pacijenata se javljaju
neurološke promene najčešće paraliza facijalnog nerva. Ova promena
spada u sekundarni stadijum i nije tipična za naše krajeve. Centar
za kontrolu i prevenciju bolesti (CDC) (eng. Centers for Disease
Control and Prevention) ovaj simptom navodi kao čest u SAD [12].
Drugi stadijum - Karditis se javlja u oko 8% nelečenih, inficiranih
osoba i manifestuje se palpitacijama koje su udružene sa
abnormalnostima provodljivosti u AV čvoru i elektrokardiografskim
promenama u S-T segmentu i T talasu [10,12]. Kasni stadijum, nakon
više meseci i godina, kod nelečene Lajmske bolesti dovodi do
artritisa više zglobova i pojave hroničnih lezija na koži sa
diskolorizacijom- acrodermatitis chronica atrophicans [11,13].
Slika 3. Borrelia Burgdorferi - Lajmska bolest
preuzeto sa:
https://i0.wp.com/microbeonline.com/wp-content/uploads/2021/05/Borrelia-Burgdorferi-Lyme-Disease-min.png?ssl=1
Produženo zadržavanje krpelja u koži povećava verovatnoću prenosa
Borrelia burgdorferi. Stoga je pravovremeno uklanjanje krpelja od
izuzetnog značaja za smanjenje rizika od infekcije. Što je duže
vreme pričvršćenosti krpelja, to je veća mogućnost transmisije
patogena. Iz tog razloga, brzo i adekvatno uklanjanje krpelja
predstavlja jedan od najvažnijih koraka u prevenciji kliničke
manifestacije lajmske bolesti [14,15].
Ukoliko se krpelj uoči na telu, preporučuje se njegovo što hitnije
uklanjanje [16,17]. Idealno je da se to obavi u zdravstvenoj
ustanovi, gde lekar može proceniti rizik od infekcije i odlučiti o
daljem postupanju. Ako to trenutno nije moguće, krpelj se može
ukloniti samostalno pomoću pincete sa tankim vrhovima. Pincetom
treba obuhvatiti krpelja što bliže koži, u predelu neposredno iznad
glave, i uz stalno, blago i ravnomerno povlačenje izvući ga iz kože
bez naglih pokreta (Slika 4). Nakon uklanjanja, mesto uboda obavezno
treba dezinfikovati alkoholom ili jodnim preparatom [18]. Bez obzira
na uspešno uklanjanje, preporučuje se što raniji pregled kod lekara
radi procene rizika, praćenja eventualnih simptoma i odluke o
potrebi dalje dijagnostike ili profilaktičke terapije [17,19].
Najvažnije nije samo pravilno ukloniti krpelja, već i obavezno
pratiti zdravstveno stanje i obratiti se lekaru, jer infekcija može
nastupiti i kada je krpelj već uklonjen [16,17].
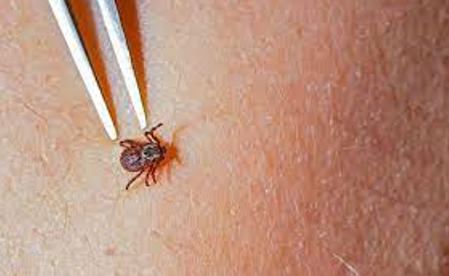
Slika 4. Uklanjanje krpelja pincetom
preuzeto sa: https://www.bbc.com/serbian/lat/svet-69247310
Ne preporučuje se rutinsko testiranje samih krpelja na prisustvo
Borrelia burgdorferi ili drugih patogena u kliničke svrhe, jer
pozitivan nalaz ne znači da je infekcija preneta, niti određuje
terapijski pristup. Glavni kriterijumi za odluku o profilaktičkom
lečenju su: vrsta krpelja (Ixodes), regija endemije, dužina
pričvršćenosti (>36h), i vreme od uklanjanja (<72h). (preporuka iz
IDSA/AAN/ACR smernica (2020) za Lajmsku bolest) [20].
LABORATORIJSKA DIJAGNOSTIKA LAJMSKE BOLESTI
Laboratorijska dijagnostika Lajmske bolesti obuhvata kombinaciju
metoda koje se primenjuju zavisno od faze bolesti i kliničke
prezentacije [21,22]. Najpristupačnija i najčešće korišćena metoda
je serološko testiranje krvi (ELISA, potvrda Western blot-om)
[21,23], dok se kod sumnje na neuroboreliozu primenjuje serologija i
PCR analiza likvora [22,24]. PCR metoda omogućava direktnu detekciju
DNK Borrelia burgdorferi u krvi, likvoru ili specifičnim tkivima,
ali negativan rezultat ne isključuje infekciju. Uklonjeni krpelji se
mogu testirati PCR metodom za prisustvo patogena, ali takvo
testiranje ima isključivo epidemiološki značaj i ne određuje
terapijski pristup [21,25]. Pravilno tumačenje laboratorijskih
nalaza zahteva integraciju rezultata sa kliničkom slikom i
epidemiološkim faktorima, jer serološki testovi mogu dati lažno
pozitivne ili negativne rezultate, naročito u ranim fazama bolesti.
Algoritam laboratorijske dijagnostike Lajmske
bolesti
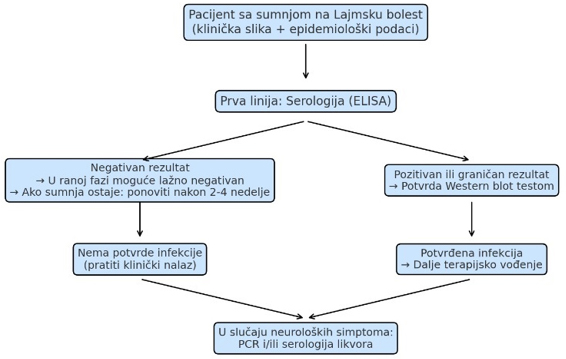
Tabela 1. Laboratorijska dijagnostika
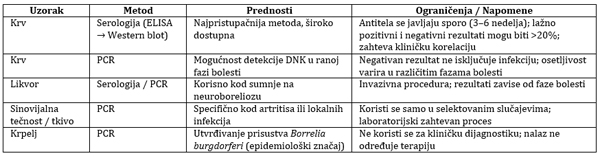
Krpelji se u kliničkoj praksi ne koriste za serološku
dijagnostiku. Njihovo testiranje služi isključivo za epidemiološke
svrhe ili istraživanja distribucije patogena. Serološki testovi u
krvi i likvoru ostaju osnova rutinske laboratorijske dijagnostike
Lajmske bolesti.
Serološki testovi su najpristupačniji (rade ih gotovo svi ZJZ) i
rade se kao prvi korak u serološkoj dijagnostici Lajmske bolesti.
Serološki testovi nisu ni posebno specifični, ni posebno senzitivni
– daju i više od 20% “lažno pozitivnih” i “lažno negativnih”
rezultata. Osim toga potrebno je naglasiti da se antitela na Bb
sporo javljaju i da krv ne treba uzimati pre kraja treće, četvrte
nedelje od početka tegoba. Treba biti oprezan kod tumačenja
seroloških rezultata kod Lb.
Serološki testovi za dijagnostiku su ELISA test, imunofluorescentni
testovi. ELISA testom (Slika 5) na Borrelia burgdorferi se vrši
identifikacija prisustva At IgM I IgG klase, koja ukazuju na to da
li reč o akutnoj infekciji (IgM) ili se radi o staroj infekciji
(IgG) - (Prisustvo At IgG klase nije uvek kod Lb dokaz “stare”
infekcije, kao kod drugih bolesti) [26,15].
IgM antitela se obično javljaju 2–4 nedelje od pojave lezije
erythema migrans, ali nisu uvek prisutna u dovoljnoj meri da bi bila
identifikovana serološkim testom i obično nestaju nakon 4–6 meseci.
U nekim slučajevima, IgM klase se mogu identifikovati i mesecima
nakon prve identifikacije. IgG antitela se javljaju obično 8–12
nedelja od početka bolesti i svoj pik dostižu za 4–6 meseci.
U serološkoj dijagnostici Lajmske bolesti, početni testovi uključuju
ELISA, EIA (enzyme immunoassay) ili IFA (immunofluorescence
antibody). Negativni rezultati u ranoj fazi bolesti ne isključuju
dijagnozu, jer antitela mogu još uvek biti nedovoljno razvijena,
posebno kod ranog započinjanja antibiotske terapije ili dok je
prisutna lezija erythema migrans. Pozitivni ili granični rezultati
potvrđuju se Western imunoblot testom (Slika 6). Kod negativnih
seroloških rezultata, a prisutnih kliničkih simptoma Lajmske
bolesti, preporučuje se ponoviti testiranje nakon 2–4 nedelje
[27,28].

Slika 5. Kako izabrati pravi elisa komplet
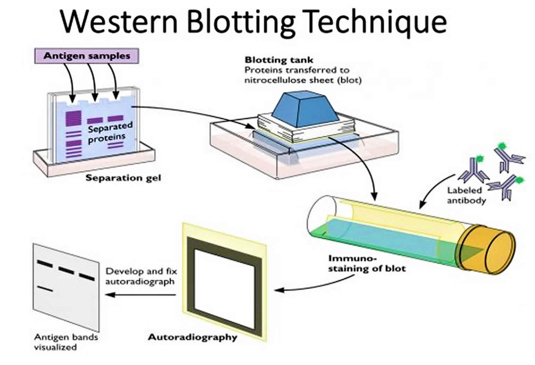
Slika 6. Tehnika Western blotovanja, koja se
koristi za detekciju specifičnih proteina u uzorcima
preuzeto sa: https://www.bmgrp.com/ preuzeto sa:
https://healthjade.net/western-blot/
how-to-choose-the-right-elisa-kit/
Pored ovih testova u dijagnostici se ređe koristi PCR test, koji
se preporučuje kod testiranja samog krpelja na prisustvo nekog od
izazivača Lajmske bolesti (u istraživačke svrhe, a ne u rutinskoj
dijagnostici). PCR je i jedina metoda u svakodnevnoj dijagnostici,
osim kultivacije Borelija na BSK II podlozi, a koja se vrši samo u
istraživanjima.
Lažno pozitivni serološki nalazi kod Lajmske bolesti mogu se javiti
kod pacijenata sa sifilisom. Rana dijagnoza i pravovremena primena
antimikrobne terapije imaju ključnu ulogu u prevenciji kardioloških,
neuroloških i koštano-mišićnih komplikacija. Važno je napomenuti da
antibiotici u inicijalnom stadijumu Lajmske bolesti ne predstavljaju
prevenciju razvoja simptoma u kasnijim fazama, već služe kao
profilaktički tretman koji smanjuje rizik od progresije bolesti.
LEČENJE LAJMSKE BOLESTI
U terapiji rane Lajmske bolesti koriste se oralni antibiotici:
amoksicilin, doksiciklin ili cefuroksim. Trajanje terapije i izbor
leka zavise od starosne dobi pacijenta i kliničke faze bolesti. Kod
dece mlađe od 8 godina doksiciklin se obično izbegava zbog
potencijalnog efekta na zube i kosti, a kod trudnica se preferira
amoksicilin.
Kod pacijenata sa rekurentnim artritisom ili zahvaćenim centralnim i
perifernim nervnim sistemom, primenjuje se parenteralna terapija
intravenoznim antibiotikom – najčešće ceftriaksonom, cefotaksimom
ili penicilinom G. I.V. terapija se sprovodi kod težih i hroničnih
oblika bolesti, pri čemu su ključni odgovarajuća doza, trajanje
terapije i starost pacijenta, jer utiču na efikasnost lečenja i
prevenciju komplikacija.
Terapija Lajmske bolesti zavisi od kliničkog oblika, težine bolesti
i starosti pacijenta. U ranim lokalizovanim oblicima primenjuju se
oralni antibiotici – doksiciklin, amoksicilin ili cefuroksim – pri
čemu je izbor leka ograničen kod dece mlađe od 8 godina i trudnica.
Trajanje terapije varira od 10 do 21 dana, zavisno od leka i
kliničke slike. Kod težih i hroničnih oblika, uključujući
neuroboreliozu i rekurentni artritis, primenjuje se parenteralna
terapija intravenoznim ceftriaksonom, cefotaksimom ili penicilinom
G, obično 14–28 dana. Efikasnost lečenja zavisi od pravovremene
primene, odgovarajuće doze i dužine terapije, kao i od uzrasta
pacijenta [29,30].
Tabela 2. Terapija Lajmske bolesti: Antibiotici,
doze i trajanje
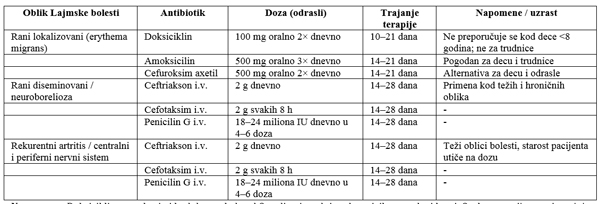
Napomene: Doksiciklin se ne koristi kod dece mlađe od 8 godina i
trudnica zbog rizika za zube i kosti. Oralna terapija se primenjuje
u ranim lokalizovanim oblicima. I.V. terapija se koristi kod težih,
diseminovanih ili hroničnih oblika, kod neuroborelioze i rekurentnog
artritisa. Dužina terapije može se prilagoditi kliničkom odgovoru
pacijenta.
PREVENCIJA
Suzbijanje krpelja na područjima gde ljudi često borave (parkovi,
park-šume, rekreativne površine) predstavlja osnovnu meru u
prevenciji uboda i samim tim smanjenju rizika od prenosa lajmske
bolesti. Preventivne aktivnosti se mogu podeliti na ekološke mere
kontrole, lične mere zaštite i javnozdravstvene intervencije:
Ekološke mere kontrole su primena odgovarajućih antiparazitarnih
sredstava (akaricida) na ograničenim površinama gde je registrovana
visoka populacija krpelja, košenje i održavanje travnatih površina,
posebno na mestima koja se koriste za rekreaciju i igru, uklanjanje
lišća, niskog rastinja i granja u parkovima i dvorištima, čime se
smanjuju staništa pogodna za krpelje, kontrola populacije glodara,
koji su prirodni rezervoari Borrelia burgdorferi, kao i smanjenje
kontakta između glodara i ljudi.
U lične mere zaštite spada nošenje adekvatne odeće prilikom boravka
u prirodi: dugih rukava, dugih pantalona uvučenih u čarape,
zatvorene obuće i svetle odeće koja olakšava uočavanje krpelja,
korišćenje repelenata na bazi DEET-a, ikaridina ili permatrina (na
odeći), posebno kod osoba koje provode duže vreme na otvorenom u
endemskim područjima kao i pregled celog tela nakon boravka u
prirodi, uključujući kosu, pregibe i delove kože gde se krpelji
najčešće zakače.
Javnozdravstvene intervencije su edukacija stanovništva o rizicima
uboda krpelja, načinima zaštite i značaju ranog uklanjanja krpelja,
organizovane akcije suzbijanja krpelja na javnim površinama tokom
sezone njihove najveće aktivnosti (proleće i leto), praćenje i
nadzor populacije krpelja u endemskim područjima, kao i mapiranje
rizika za stanovništvo [31-33].
ZAKLJUČAK
Lajmska bolest predstavlja značajan javnozdravstveni problem u
endemskim područjima Evrope i Severne Amerike. Prevencija se zasniva
na smanjenju kontakta sa krpeljima, nošenju zaštitne odeće, primeni
repelenata i ekološkim merama kontrole populacije krpelja i glodara.
Dijagnoza se uglavnom postavlja klinički, uz potvrdu serološkim
testovima, dok molekularne metode služe kao dopunska dijagnostika.
Pravovremena i adekvatna terapija antibiotikom u ranoj fazi bolesti
ključna je za sprečavanje sistemskih komplikacija. Edukacija
stanovništva i medicinskog osoblja, kao i pravilno uklanjanje
krpelja, predstavljaju najefikasnije strategije u kontroli i
prevenciji lajmske bolesti.
LITERATURA:
- Connie R. Mahon I Donald C. Lehman TEXTBOOK OF DIAGNOSTIC
MICROBIOLOGY.ELSEVIER. 2019.
- Savić B, Mitrović S, Jovanović T. MEDICINSKA MIKROBIOLOGIJA.
Medicinski fakultet Beograd. 2022.
- Nikolić S., Stojanović D. INFEKTIVNE BOLESTI SA
EPIDEMIOLOGIJOM – priručnik za zdravstvene radnike, Nota,
Knjaževac, 1998 (ISBN 86.357.0437.1).
- Barbour, A. G., and G. R. Johnson. 1988. "The Borrelia
burgdorferi sensu lato: the Lyme disease spirochete." Annual
Review of Microbiology 42: 345-372.
- Stanek, G., et al. 2011. "Lyme borreliosis." The Lancet
379(9714): 461-473.
- Estrada-Peña A, de la Fuente J. The ecology of ticks and
epidemiology of tick-borne viral diseases. Antiviral Res.
2014;108:104-128. doi:10.1016/j.antiviral.2014.05.016.
- Stanek G, Wormser GP, Gray J, Strle F. Lyme borreliosis.
Lancet. 2012;379(9814):461-473.
doi:10.1016/S0140-6736(11)60103-7.
- Steere AC, Strle F, Wormser GP, Hu LT, Branda JA, Hovius JW,
et al. Lyme borreliosis. Nat Rev Dis Primers. 2016;2:16090.
doi:10.1038/nrdp.2016.90.
- Rizzoli A, Hauffe HC, Carpi G, Vourc’h GI, Neteler M, Rosa
R. Lyme borreliosis in Europe. Euro Surveill. 2011;16(27):19906.
- Steere AC, Strle F, Wormser GP, Hu LT, Branda JA, Hovius JW,
et al. Lyme borreliosis. Nat Rev Dis Primers. 2016;2:16090.
doi:10.1038/nrdp.2016.90.
- Stanek G, Wormser GP, Gray J, Strle F. Lyme borreliosis.
Lancet. 2012;379(9814):461-473.
doi:10.1016/S0140-6736(11)60103-7.
- Centers for Disease Control and Prevention (CDC). Lyme
Disease [Internet]. CDC; 2023. Available from:
https://www.cdc.gov/lyme
- Hu LT. Lyme disease. Ann Intern Med.
2016;164(9):ITC65-ITC80. doi:10.7326/AITC201605030
- Centers for Disease Control and Prevention (CDC). Lyme
Disease: Transmission [Internet]. Atlanta: CDC; 2024 [cited 2025
Oct 1]. Available from:
https://www.cdc.gov/lyme/causes/index.html
- European Centre for Disease Prevention and Control (ECDC).
Factsheet about Lyme borreliosis [Internet]. Stockholm: ECDC;
2025 [cited 2025 Oct 1]. Available from:
https://www.ecdc.europa.eu/en/lyme-borreliosis/facts
- Centers for Disease Control and Prevention (CDC). Tick
Removal and Testing [Internet]. CDC; 2023. Available from:
https://www.cdc.gov/ticks/removing_a_tick.html
- Stanek G, Strle F. Lyme borreliosis–from tick bite to
diagnosis and treatment. FEMS Microbiol Rev. 2018;42(3):233-258.
doi:10.1093/femsre/fux047.
- World Health Organization (WHO). Vector-borne diseases –
Ticks [Internet]. WHO; 2022. Available from:
https://www.who.int/news-room/fact-sheets/detail/vector-borne-diseases
- Wormser GP, Dattwyler RJ, Shapiro ED, Halperin JJ, Steere
AC, Klempner MS, et al. The clinical assessment, treatment, and
prevention of Lyme disease, human granulocytic anaplasmosis, and
babesiosis: clinical practice guidelines by the Infectious
Diseases Society of America. Clin Infect Dis.
2006;43(9):1089-1134. doi:10.1086/508667.
- Lantos PM, Rumbaugh J, Bockenstedt LK, Falck-Ytter YT,
Aguero-Rosenfeld ME, Auwaerter PG, et al. Clinical Practice
Guidelines by the Infectious Diseases Society of America (IDSA),
American Academy of Neurology (AAN), and American College of
Rheumatology (ACR): 2020 Guidelines for the Prevention,
Diagnosis and Treatment of Lyme Disease. Clin Infect Dis.
2021;72(1):e1-e48.
- Centers for Disease Control and Prevention (CDC). Lyme
Disease: Laboratory Testing [Internet]. CDC; 2023. Available
from:
https://www.cdc.gov/lyme/diagnosistesting/labtest/twostep/index.html
- Stanek G, Strle F. Lyme borreliosis–from tick bite to
diagnosis and treatment. FEMS Microbiol Rev. 2018;42(3):233-258.
doi:10.1093/femsre/fux047.
- Hu LT. Lyme disease. Ann Intern Med.
2016;164(9):ITC65-ITC80. doi:10.7326/AITC201605030.
- Mygland Å, Ljøstad U, Fingerle V, Rupprecht T, Schmutzhard
E, Steiner I. EFNS guidelines on the diagnosis and management of
European Lyme neuroborreliosis. Eur J Neurol. 2010;17(1):8-16.
doi:10.1111/j.1468-1331.2009.02862.x.
- Dessau RB, van Dam AP, Fingerle V, Gray J, Hunfeld KP,
Jaulhac B, et al. To test or not to test? Laboratory support for
the diagnosis of Lyme borreliosis: a position paper of ESGBOR,
ESCMID Study Group for Lyme Borreliosis. Clin Microbiol Infect.
2018;24(2):118-124. doi:10.1016/j.cmi.2017.08.025.
- Infectious Diseases Society of America; American Academy of
Neurology; American College of Rheumatology. Guidelines for the
Prevention, Diagnosis and Treatment of Lyme Disease. Clin Infect
Dis. 2020;72(1):e1-e48. OUP Academic
- European Centre for Disease Prevention and Control (ECDC).
Factsheet about Borreliosis (Lyme disease) [Internet].
Stockholm: ECDC; 2025 [cited 2025 Oct 1]. Available from:
https://www.ecdc.europa.eu/en/borreliosis/facts/factsheet
Evropski centar za prevenciju bolesti
- Centers for Disease Control and Prevention (CDC). Clinical
Care of Lyme Disease [Internet]. Atlanta: CDC; 2024 [cited 2025
Oct 1]. Available from:
https://www.cdc.gov/lyme/hcp/clinical-care/index.html cdc.gov
- Lantos PM, et al. 2020 guidelines for the prevention,
diagnosis, and treatment of Lyme disease. Arthritis Care Res
(Hoboken). 2021 Jan;73(1):1-9. doi: 10.1002/acr.24495.
- Centers for Disease Control and Prevention (CDC). Lyme
disease treatment. Available from:
https://www.cdc.gov/lyme/treatment/index.html
- European Centre for Disease Prevention and Control (ECDC).
Personal protective measures against tick bites. Available from:
https://www.ecdc.europa.eu/en/disease-vectors/prevention-and-control/protective-measures-ticks
- National Park Service (NPS). Ticks and tickborne diseases.
Available from:
https://www.nps.gov/articles/000/ticks-and-tickborne-diseases.htm
- National Institute for Occupational Safety and Health
(NIOSH). Tickborne diseases in workers. Available from:
https://www.cdc.gov/niosh/outdoor-workers/about/tick-borne-diseases.html
|
|
|
|









