|
|
|
|
1. UVOD
Prikazane su ključne tačke iz Vodiča Evropskog kardiološkog
društva (ESC) za dijagnozu i lečenje akutne i hronične srčane
insuficijencije (HF) iz 2021 [1] ali i neki stavovi iz vodića
ACC/AHA iz 2022 [2]:
Nomenklatura Srčane insuficijencije (HF) sa ejekcionom frakcijom
leve komore (LVEF) od 41-49% je revidirana u HF sa blago smanjenom
EF (HFmEF). HF sa LVEF ≤40% ostaje HF sa smanjenom EF (HFrEF), a HF
sa LVEF ≥50% ostaje HF sa očuvanom EF (HfpEF).
Tabela 1. Nomenklatura Srčane insuficijencije (HF)
iz ESC vodiča 2021

Svim pacijentima sa suspektnom HF treba uraditi:
elektrokardiogram, transtorakalni ehokardiogram, RTG thoraksa (pluća
i srca), kompletnu krvnu sliku, ureu, kreatinin, elektrolite,
tiroidne hormone, glikozilirani hemoglobin (HbA1c), lipidni status,
analize gvoždja i B-tip natriuretskog peptida (BNP/NT-proBNP).
Magnetna rezonanca srca se preporučuje kod pacijenata sa lošim
akustičnim prozorom za ultrazvuk srca ili kod pacijenata sa sumnjom
na infiltrativnu kardiomiopatiju, amiloidozu hemohromatozu,
dilatacionu kardiomiopatiju sa nekompakcijom leve komore ili
miokarditis [1]. Novi dijagnostički algoritam za srčanu
insuficijenciju (HF) je prikazan na slici 1.
SLIKA 1. DIJAGNOSTIČKI ALGORITAM ZA SRČANU
INSUFICIJENCIJU (HF) PO NOVOM ESC VODIČU 2021
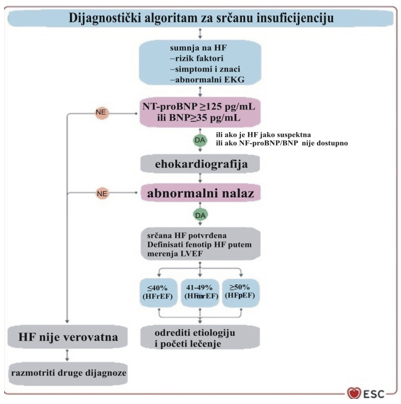
LEGENDA: Srčana insuficijencije sa sniženom
ejekcionom frakcijom leve komore (HFrEF)
srčane insuficijencije sa blago sniženom ejekcionom frakcijom leve
komore (HFmrEF)
srčane insuficijencije sa očuvanom ejekcionom frakcijom leve komore
(HFpEF)
Preuzeto sa: www.escardio.org/guidelines (doi:
10.1093/eurheartj/ehab368)
Medicinska, prvenstveno medikamentozna terapija koja je
usmerena Novim ESC vodičem odnosno smernicama za pacijente sa
srčanom insuficijencijom(HF) sa sniženom ejekcionom frakcijom
(HFrEF) donosi značajne novine i promenu paradigme lečenja, od
stepenastog uvodjenja lekova prema istovremenom uvodjenju 5 glavnih
klasa lekova.
Lečenje srčane insuficijencije sa sniženom ejekcionom frakcijom leve
komore (HFrEF) i simptomima klase II-Njujorškog udruženja za srce
(NYHA)-dispnea pri većem naporu i viših klasa, sada uključuje
inhibitor angiotenzinskih receptora neprilizina (ARNI) kao zamenu za
inhibitore angiotenzin konvertujućeg enzima (ACEI). Druga značajna
inovacija je dodavanje SGLT-2 (Natrium-glukoza Kotransporter-2)
inhibitora, dapagliflozin ili empagliflozina u prvoj liniji terapije
za srčanu insuficijenciju, istovremeno sa uvodjenjem betablokatora,
ACEI ili ARNI, inhibitorima mineralokortikotidnih receptora i
diuretika Henleove petlje pri retenciji tečnosti kao preporuka klase
I. (slika 2)
Slika 2. Lečenje bolesnika sa SRČANOM
INSUFICIJENCIJOM SA SNIŽENOM EJEKCIONOM FGRAKCIJOM (HFrEF) po ESC
vodiču iz 2021
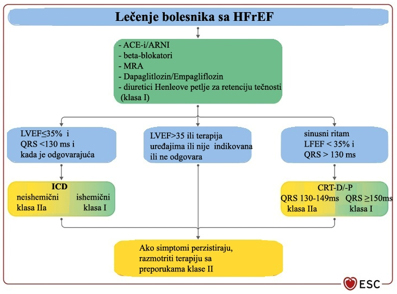
Legenda ACE-I = inhibitor enzima koji konvertuje
angiotenzin; ARNI = inhibitor angiotenzinskog receptora-neprilizina;
ARB = blokator angiotenzinskih receptora; BB = beta-blokator;
CRT-D = pejsmejker za resinhronizacije srca sa defibrilatorom;
CRT-P = pejsmejker za resinhronizacije srca; Preuzeto sa:
www.escardio.org/guidelines (doi: 10.1093/eurheartj/ehab368)
Antagonisti ekcesivne neurohumoralne aktivacije, blokatori beta
adrenergičkih receptora i antagonisti renin-angiotenzin-aldosteron
sistema su u brojnim kliničkim randomizovanim studijama pokazali
smanjenje KV mortaliteta u HFrEF i već duže vreme su osnovna
terapija srčane insuficijencije. Ovi lekovi su postigli sledeće
povoljne efekete: usporenje progresije remodelovanja leve komore,
smanjenje tegoba, popravljanje podnošenja napora i kvaliteta života
u svim simptomatskim kategorijama od NYHA klase II do NYHA klase IV.
Eplerenon kao selektivni antagonist mineralokortikoidnih receptora
aldosterona je preporučen za NYHA II klasu, dok za teže bolesnike
klasa III-IV uz betablokator i ACEI ili sartane, treba dodati
neselektivni antagonist mineralokortikoidnih receptora aldosterona
spironolacton, uz već predhodnu indikaciju za akutni infarkt
miokarda (uz betablokator). Kod dekompenzovanih pacijenata sa
izraženom kongestijom diuretici Henleove petlje ostaju stub
terapije.
U terapiji srčane insuficijencije sa smanjenom LVEF (HFrEF) uveden
je još u predhodnim ESC smernicama iz 2016. godine
sakubitril-valsartan, kombinovani inhibitor neprilizina i
angiotenzina (ARNI) koji je pokazao dodatno smanjenje KV mortaliteta
i hospitalizacija zbog HFrEF u odnosu na ACE inhibitor enalapril.
Dapagliflozin i empagliflozin vrše redukciju rizika
kardiovaskularnog mortaliteta ili hospitalizacija zbog HF kod
bolesnika sa HF i redukovanom ejekcionom frakcijom leve komore <40%
(HFrEF)[1] ali i empagliflozin je nedavno pokazao efekat i kod HFpEF
sa ejecionom frakcijom do 65% [2].
Kod pacijenata sa simptomima HFrEF i NYHA klase II do III,
preporučuje se primena ARNi za smanjenje morbiditeta i mortaliteta
(klasa 1A ) [3-7].
Kod pacijenata sa prethodnim ili trenutnim simptomima hronične
HFrEF, upotreba ACEi je korisna za smanjenje morbiditeta i
mortaliteta kada primena ARNi nije izvodljiva (klasa 1A) [8-15].
Kod pacijenata sa prethodnim ili trenutnim simptomima hronične HFrEF
koji su netolerantni na ACEi zbog kašlja ili angioedema i kada
upotreba ARNi nije izvodljiva, preporučuje se upotreba ARB-a za
smanjenje morbiditeta i mortaliteta [16-20].
Kod pacijenata sa prethodnim ili trenutnim simptomima hronične
HFrEF, kod kojih uvodjenje ARNi nije izvodljivo, lečenje sa ACEi ili
ARB daje visoku ekonomsku isplativost [2,21-27].
ARNi je kontraindikovano davati istovremeno sa ACEi ili u roku od 36
sati od poslednje doze ACEi , niti pacijentima sa angioedemom u
anamnezi.
Preporuke za davanje empagliflozina i dapagliflozina koji vrše
redukciju kardiovaskularnog mortaliteta ili hospitalizacija zbog HF
kod bolesnika sa HF i redukovanom ejekcionom frakcijom leve komore
<40% (HFrEF)
Kod pacijenata sa simptomatskom hroničnom HFrEF, SGLT2i se
preporučuje za smanjenje hospitalizacije zbog HF i kardiovaskularnog
mortaliteta, bez obzira na prisustvo dijabetesa tipa 2 [28,29] i
tako uvedena terapija SGLT2i ima dobru ekonomsku opravdanost
[30,31].
Preporuke za HF sa blago smanjenom EF (HFmrEF)
Kod pacijenata sa HFmrEF, SGLT2i može biti od koristi u smanjenju
hospitalizacija od HF i kardiovaskularnog mortaliteta [32]. Među
pacijentima sa trenutnim ili prethodnim simptomatskim HFmrEF (LVEF,
41%–49%), upotreba ARNi, ACEi ili ARB i MRA i beta blokatora
zasnovanih na dokazima za HFrEF, mogu se smatrati adekvatnim za
primenu za smanjenje rizika hospitalizacije od HF i
kardiovaskularnog mortaliteta, posebno među pacijentima sa LVEF na
donjem kraju ovog spektra [33-40].
Preporuke za HF sa očuvanom EF(HFpEF) prema ACC/AHA vodiču iz 2022
(ref 2)
- Pacijentima sa HFpEF i hipertenzijom treba titrirati
antihipertenzivne lekove kako bi se postigao ciljni krvni
pritisak u skladu sa objavljenim smernicama kliničke prakse za
prevenciju morbiditeta [41-43].
- Kod pacijenata sa HFpEF, SGLT2 uinhibitori mogu biti od
koristi u smanjenju hospitalizacija HF i kardiovaskularnog
mortaliteta [44].
- Kod pacijenata sa HFpEF, lečenje atrijalne fibrilacije (AF)
može biti korisno za poboljšanje simptoma.
- Kod odabranih pacijenata sa HFpEF, antagonisti
mineralokortikoidnih receptora (MRA) se mogu smatrati efikasnim
za smanjenje hospitalizacija, posebno među pacijentima sa LVEF
na donjem kraju ovog spektra [45-47].
- Kod odabranih pacijenata sa HFpEF, upotreba ARB-a može se
razmotriti za smanjenje hospitalizacija, posebno među
pacijentima sa LVEF-om na donjem kraju ovog spektra [48,49].
Implantabilni kardioverter-defibrilatori (ICD) se preporučuju za
primarnu prevenciju iznenadne srčane smrti kod simptomatske
ishemijske ili neishemijske kardiomiopatije sa LVEF ≤35% uprkos 3
meseca optimalne voičem usmerene terapije (GDMT-a) ako je očekivano
preživljavanje >1 godine. ICD se neE preporučuje u roku od 40 dana
od infarkta miokarda (MI) ili za pacijente sa simptomima NIHA klase
IV koji nisu kandidati za napredne terapije.
Terapija srčane resinhronizacije pejsmejkerom (CRT) se preporučuje
se za simptomatsku HFrEF sa EF <35% u sinusnom ritmu sa blokom leve
grane snopa (LBBB) u trajanju od 150 ms uprkos GDMT. Takođe se
preporučuje kod HFrEF sa EF <35% bez obzira na simptome ili trajanje
srčane insuficijencije ako postoji atrioventrikularni (AV) blok
visokog stepena sa potrebom za pejsmejkerom. (SLIKA 3)
SLIKA 3. Strateški pregled zbrinjavanje pacijenata
sa srčanom inuficijencijom i sniženom ejekcionom frakcijom leve
komore (HFrEF)

LEGENDA:
b.p.m = otkucaja u minuti; BTC = most do kandidata za
transplantaciju; BTT = most do transplantacije srca; CABG = hirurško
premošćavanje koronarnih arterija; CRT-D = pejsmejker za
resinhronizacije srca sa defibrilatorom; CRT-P = pejsmejker za
resinhronizacije srca; DT = definitivna terapija;
ICD = implantabilni kardioverter-defibrilator; ISDN = izosorbid
dinitrat; LBBB = blok leve grane Hisovog snopa; MCS = mehanička
potpora cirkulacije; MV = mitralni zalistak; PVI = radiofrekventna
izolacija plućnih vena; SAVR = hirurška zamena aortne valvule;
SR = sinusni ritam; TAVI = transkateterska zamena aortne valvule;
TEE MV repair= transkateterska rekosntrukcija MV od ivice do ivice.
Šifra boja za klase preporuke: zelena za klasu preporuke I ; Žuta za
klasu preporuke IIa. Na slici su prikazane opcije upravljanja sa
preporukama klase I i IIa. Pogledati posebne tabele za one sa
preporukama klase IIb. Preuzeto sa: www.escardio.org/guidelines
(doi: 10.1093/eurheartj/ehab368)
Za HFmEF, preporučuju se diuretici za ublažavanje ili otklanjanje
kongestije. ACE inhibitori/blokatori
angiotenzin-receptora/ARNI/beta-blokatori/antagonisti
mineralokortikoidnih receptora mogu se smatrati dodatnom terapijom
za smanjenje mortaliteta i hospitalizacije (preporuka klase IIa).
Za pacijente sa srčanom insuficijencijom sa očuvanom ejekcionom
frakcijom leve komore (HFpEF) preporučuje se dijagnostika i lečenje
faktora koji doprinose nastanku srčane insuficijencije
(hipertenzija, bolest bubrega, itd.) i upotreba diuretika. Nije
dokazano da specifične terapije smanjuju mortalitet kod HFpEF.
Međutim, posle izlaska ESC vodiča (avgust 2021. godine) se pojavila
nova registraciona studija Emperor-preserved [2], gde je
empagliflozin pokazao popravljanje kliničkog ishoda lečenja kod
pacijenata sa srčanom insuficijencijom i očuvanom LVEF>40%. Urađena
je objedinjena analiza efekata empagliflozina 10 mg dnevno uz već
postojeću medikamentoznu terapiju srčane insuficijencije na 9718
bolesnika studija Emperor-reduced i Emperor-Preserved. Ove dve
studije su bile komparabilne tako da je dobijen širok spektar
ejekcione frakcije leve komore od 25% do 65%. Studije su pokazale da
empagliflozin redukuje rizik hospitalizacije zbog srčane
insuficijencije u širokom rangu vrednosti ejekcione frakcije do 65%,
a jedno mu je efikasnost smanjena kod pacijenata sa LVEF>65%. Takođe
je prisutan povoljan efekat empagliflozina na simptome i podnošenje
napora konzistentno kod ejekcione frakcije manje od 65%. Daljom
analizom je utvrdjeno da veličina terapijskog odgovora na
empagliflozin ne zavisi od veličine LVEF u rangu 25% do 65%, sa
sličnom redukcijom rizika hospitalizacije zbog HF prema veličini
LVEF u podgrupama <30%, te 40-50%, te u podgrupi sa očuvanom
ejekcionom frakcijom leve komore >50%. Važna činjenica iz ovih
studija je da empagliflozin smanjuje rizik pogoršanja glomerularne
filtracije (GFR) u HF duž čitavog spektra ejekcione frakcije LVEF,
kako sa redukovanom, blago redukovanom i očuvanom LVEF od 25% do 65%
[2].
Za sve pacijente sa HF, preporučuje se upis u multidisciplinarni
program HF, program kod kuće ili na klinici. Za prevenciju HF,
preporuke klase I sačinjavaju: neophodan odgovarajući tretman
hipertenzije, upotreba statina, kada je indikovana, SGLT2 inhibitori
kod dijabetičara sa visokim rizikom za ili sa kardiovaskularnim
oboljenjima i savetovanje prestanka, konzumiranja alkoholnih pića i
droga i lečenje gojaznosti.
Za akutnu dekompenzovanu HF, rutinska upotreba inotropnih lekova se
ne preporučuje u odsustvu kardiogenog šoka, a rutinska upotreba
opioida-morfina se takođe ne preporučuje kod kardiogenog edema
pluća. Rutinska upotreba intra-aortne balon pumpe u kardiogenom šoku
nakon infarkta miokarda se ne preporučuje.
Dodatne preporuke klase I za hospitalizovane pacijente sa akutnom HF
uključuju uvođenje oralne terapije usmerene vodičem i pažljivo
eliminisanje preopterećenja volumenom (kongestije) pre otpuštanja
sa ranim praćenjem stanja u unutar 1-2 nedelje od otpusta iz
bolnice.
Za pacijente sa atrijalnom fibrilacijom (AF) se preporučuje rutinska
upotreba antikoagulansa za CHA2DS2-VASc ≥2 kod muškaraca i ≥3 kod
žena, poželjno sa oralnim antikoagulansima direktnog dejstva (NOAC),
osim u prisustvu protetskog mehaničkog ventila ili umerene ili teške
mitralne stenoze, preporučuje. Preporučuje se hitna kardioverzija za
pacijente sa AF sa HF koji su hemodinamski kompromitovani. Kontrolu
ritma, uključujući radiofrekventnu katetersku ablaciju, treba
razmotriti kod pacijenata sa AF koji imaju simptome.
Za pacijente sa HF i teškom aortnom stenozom, preporučuje se
transkateterska/hirurška zamena aortnog zalistka korišćenjem
pristupa Tima za srce (Heart Time). Za pacijente sa HF sa
sekundarnom mitralnom regurgitacijom, treba razmotriti perkutanu
reparaciju mitralne valvule od ivice do ivice (edge-to-edge mitral
valve repair) ako teški simptomi perzistiraju uprkos odgovarajućoj
terapiji usmeren vodičem (GDMT). Za pacijente sa sekundarnom
mitralnom regurgitacijom i bolešću koronarne arterije kojima je
potrebna revaskularizacija, treba razmotriti koronarni by-pass i
operaciju mitralne valvule.
Pacijente sa rakom koji se razmatraju za kardiotoksične
hemioterapeutske lekove a koji su u riziku od kardiotoksičnosti,
idealno bi trebalo da proceni kardio-onkolog pre početka terapije.
Lek Tafamidis je preporuka klase I kod pacijenata sa TTR tipom
amiloidoze srca sa simptomima NIHA klase I-II.
Svi pacijenti sa HF treba periodično da se pregledaju na anemiju
zbog nedostatka gvožđa. Davanje Feri-karboksimaltozu treba
razmotriti kod simptomatskih, ambulantnih pacijenata sa HF i sa
anemijom usled nedostatka gvožđa i EF ≤45% ili hospitalizovanih
pacijenata sa HF sa EF ≤50%.
LITERATURA:
- McDonagh TA, Metra M, Adamo M, et al.Citation:2021 ESC
Guidelines for the Diagnosis and Treatment of Acute and Chronic
Heart Failure: Developed by the Task Force for the Diagnosis and
Treatment of Acute and Chronic Heart Failure of the European
Society of Cardiology (ESC) With the Special Contribution of the
Heart Failure Association (HFA) of the ESC. Eur Heart J.
2021;42(36):3599-3726. doi: 10.1093/eurheartj/ehab368.
- Heidenreich PA, Bozkurt B, Aguilar D, Allen LA, Byun JJ,
Colvin MM, et al. 2022 AHA/ACC/HFSA Guideline for the Management
of Heart Failure. A Report of the American College of
Cardiology/American Heart Association Joint Committee on
Clinical Practice Guidelines. J Am Coll Cardiol.
2022;79(17):e263-e421. doi: 10.1016/j.jacc.2021.12.012. Epub
2022 Apr 1.
- McMurray JJ, Packer M, Desai AS, et al.
Angiotensinneprilysin inhibition versus enalapril in heart
failure. N Engl J Med. 2014;371:993–1004.
- Wachter R, Senni M, Belohlavek J, et al. Initiation of
sacubitril/valsartan in haemodynamically stabilised heart
failure patients in hospital or early after discharge: primary
results of the randomised TRANSITION study. Eur J Heart Fail.
2019;21:998–1007.
- Velazquez EJ, Morrow DA, DeVore AD, et al.
Angiotensin-neprilysin inhibition in acute decompensated heart
failure. N Engl J Med. 2019;380:539–548.
- Desai AS, Solomon SD, Shah AM, et al. Effect of
sacubitril-valsartan vs enalapril on aortic stiffness in
patients with heart failure and reduced ejection fraction: a
randomized clinical trial. JAMA. 2019;322:1077–1084.
- Wang Y, Zhou R, Lu C, et al. Effects of the
angiotensin-receptor neprilysin inhibitor on cardiac reverse
remodeling: meta-analysis. J Am Heart Assoc. 2019;8:e012272.
- Consensus Trial Study Group. Effects of enalapril on
mortality in severe congestive heart failure. Results of the
Cooperative North Scandinavian Enalapril Survival Study
(CONSENSUS). N Engl J Med. 1987;316:1429–1435.
- SOLVD Investigators. Effect of enalapril on survival in
patients with reduced left ventricular ejection fractions and
congestive heart failure. N Engl J Med. 1991;325:293–302.
- Packer M, Poole-Wilson PA, Armstrong PW, et al. Comparative
effects of low and high doses of the angiotensin-converting
enzyme inhibitor, lisinopril, on morbidity and mortality in
chronic heart failure. ATLAS Study Group. Circulation.
1999;100:2312–2318.
- Pfeffer MA, Braunwald E, Moyé LA, et al. Effect of captopril
on mortality and morbidity in patients with left ventricular
dysfunction after myocardial infarction: results of the Survival
and Ventricular Enlargement Trial. The SAVE Investigators. N
Engl J Med. 1992;327:669–677.
- Effect of ramipril on mortality and morbidity of survivors
of acute myocardial infarction with clinical evidence of heart
failure. The Acute Infarction Ramipril Efficacy (AIRE) Study
Investigators. Lancet. 1993;342:821–828.
- Køber L, Torp-Pedersen C, Carlsen JE, et al. A clinical
trial of the angiotensin-converting-enzyme inhibitor
trandolapril in patients with left ventricular dysfunction after
myocardial infarction. Trandolapril Cardiac Evaluation (TRACE)
Study Group. N Engl J Med. 1995;333:1670–1676.
- Garg R, Yusuf S. Overview of randomized trials of
angiotensin-converting enzyme inhibitors on mortality and
morbidity in patients with heart failure. Collaborative Group on
ACE Inhibitor Trials. JAMA. 1995;273:1450–1456.
- Woodard-Grice AV, Lucisano AC, Byrd JB, et al. Sex-dependent
and race-dependent association of XPNPEP2 C-2399A polymorphism
with angiotensinconverting enzyme inhibitor-associated
angioedema. Pharmacogenet Genomics. 2010;20:532–536.
- Cohn JN, Tognoni G, Valsartan Heart Failure Trial
Investigators. A randomized trial of the angiotensinreceptor
blocker valsartan in chronic heart failure. N Engl J Med.
2001;345:1667–1675.
- Pfeffer MA, McMurray JJ, Velazquez EJ, et al. Valsartan,
captopril, or both in myocardial infarction complicated by heart
failure, left ventricular dysfunction, or both [published
correction appears in N Engl J Med. 2004;350:203]. N Engl J Med.
2003;349:1893–1906.
- Konstam MA, Neaton JD, Dickstein K, et al, HEAAL
Investigators. Effects of high-dose versus low-dose losartan on
clinical outcomes in patients with heart failure (HEAAL study):
a randomised, double-blind trial. Lancet. 2009;374:1840–1848.
- ONTARGET Investigators, Yusuf S, Teo KK, et al. Telmisartan,
ramipril, or both in patients at high risk for vascular events.
N Engl J Med. 2008;358:1547–1559.
- Telmisartan Randomised AssessmeNt Study in ACE iNtolerant
subjects with cardiovascular Disease (TRANSCEND) Investigators,
Yusuf S, Teo K, et al. Effects of the angiotensin-receptor
blocker telmisartan on cardiovascular events in high-risk
patients intolerant to angiotensin-converting enzyme inhibitors:
a randomised controlled trial. Lancet. 2008;372:1174–1183.
- Banka G, Heidenreich PA, Fonarow GC. Incremental
cost-effectiveness of guideline-directed medical therapies for
heart failure. J Am Coll Cardiol. 2013;61:1440–1446.
- Dasbach EJ, Rich MW, Segal R, et al. The costeffectiveness
of losartan versus captopril in patients with symptomatic heart
failure. Cardiology. 1999;91:189–194.
- Glick H, Cook J, Kinosian B, et al. Costs and effects of
enalapril therapy in patients with symptomatic heart failure: an
economic analysis of the Studies of Left Ventricular Dysfunction
(SOLVD) Treatment Trial. J Card Fail. 1995;1:371–380.
- Paul SD, Kuntz KM, Eagle KA, et al. Costs and effectiveness
of angiotensin converting enzyme inhibition in patients with
congestive heart failure. Arch Intern Med. 1994;154:1143–1149.
- Reed SD, Friedman JY, Velazquez EJ, et al. Multinational
economic evaluation of valsartan in patients with chronic heart
failure: results from the Valsartan Heart Failure Trial
(Val-HeFT). Am Heart J. 2004;148:122–128.
- Shekelle P, Morton S, Atkinson S, et al. Pharmacologic
management of heart failure and left ventricular systolic
dysfunction: effect in female, black, and diabetic patients, and
cost-effectiveness. Evid Rep Technol Assess (Summ). 2003:1–6.
- Tsevat J, Duke D, Goldman L, et al. Cost-effectiveness of
captopril therapy after myocardial infarction. J Am Coll
Cardiol. 1995;26:914–919.
- McMurray JJV, Solomon SD, Inzucchi SE, et al. Dapagliflozin
in patients with heart failure and reduced ejection fraction. N
Engl J Med. 2019;381(21):1995–2008. doi: 10.1056/NEJMoa1911303.
Epub 2019 Sep 19.
- Packer M, Anker SD, Butler J, et al. Cardiovascular and
renal outcomes with empagliflozin in heart failure. N Engl J
Med. 2020;383(15):1413–1424. doi: 10.1056/NEJMoa2022190. Epub
2020 Aug 28.
- Parizo JT, Goldhaber-Fiebert JD, Salomon JA, et al.
Cost-effectiveness of dapagliflozin for treatment of patients
with heart failure with reduced ejection fraction. JAMA Cardiol.
2021;6(8):926–935. doi: 10.1001/jamacardio.2021.1437.
- Isaza N, Calvachi P, Raber I, et al. Cost-effectiveness of
dapagliflozin for the treatment of heart failure with reduced
ejection fraction. JAMA Netw Open. 2021;4(7):e2114501. doi:
10.1001/jamanetworkopen.2021.14501.
- Anker SD, Butler J, Filippatos G, et al. Empagliflozin in
heart failure with a preserved ejection fraction. N Engl J Med.
2021;385(16):1451–1461. doi: 10.1056/NEJMoa2107038. Epub 2021
Aug 27.
- Cleland JGF, Bunting KV, Flather MD, et al. Betablockers for
heart failure with reduced, mid-range, and preserved ejection
fraction: an individual patient-level analysis of double-blind
randomized trials. Eur Heart J. 2018;39(1):26–35. doi:
10.1093/eurheartj/ehx564.
- Solomon SD, McMurray JJV, Anand IS, et al.
Angiotensin-neprilysin inhibition in heart failure with
preserved ejection fraction. N Engl J Med.
2019;381(17):1609–1620. doi: 10.1056/NEJMoa1908655. Epub 2019
Sep 1.
- Halliday BP, Wassall R, Lota AS, et al. Withdrawal of
pharmacological treatment for heart failure in patients with
recovered dilated cardiomyopathy (TRED-HF): an open-label,
pilot, randomised trial. Lancet. 2019; 393(10166):61-73. doi:
10.1016/S0140-6736(18)32484-X. Epub 2018 Nov 11.
- Nilsson BB, Lunde P, Grogaard HK, et al. Long-term results
of high-intensity exercise-based cardiac rehabilitation in
revascularized patients for symptomatic coronary artery disease.
Am J Cardiol. 2018;121(1):21–26. doi:
10.1016/j.amjcard.2017.09.011. Epub 2017 Oct 10.
- Solomon SD, Claggett B, Desai AS, et al. Influence of
ejection fraction on outcomes and efficacy of
sacubitril/valsartan (lcz696) in heart failure with reduced
ejection fraction: the Prospective Comparison of ARNI with ACEI
to Determine Impact on Global Mortality and Morbidity in Heart
Failure (PARADIGMHF) trial. Circ Heart Fail. 2016;9(3):e002744.
doi: 10.1161/CIRCHEARTFAILURE.115.002744.
- Tsuji K, Sakata Y, Nochioka K, et al. Characterization of
heart failure patients with mid-range left ventricular ejection
fraction-a report from the CHART-2 Study. Eur J Heart Fail.
2017;19(10):1258–1269. doi: 10.1002/ejhf.807. Epub 2017 Mar 31.
- Solomon SD, Vaduganathan M, Claggett BL, et al.
Sacubitril/valsartan across the spectrum of ejection fraction in
heart failure. Circulation. 2020;141(5):352–361. doi:
10.1161/CIRCULATIONAHA.119.044586. Epub 2019 Nov 17.
- Zheng SL, Chan FT, Nabeebaccus AA, et al. Drug treatment
effects on outcomes in heart failure with preserved ejection
fraction: a systematic review and meta-analysis. Heart.
2018;104(5):407–415. doi: 10.1136/heartjnl-2017-311652. Epub
2017 Aug 5.
- Thomopoulos C, Parati G, Zanchetti A. Effects of
bloodpressure-lowering treatment in hypertension: 9.
Discontinuations for adverse events attributed to different
classes of antihypertensive drugs: meta-analyses of randomized
trials. J Hypertens. 2016;34(10):1921–1932. doi:
10.1097/HJH.0000000000001052.
- Williamson JD, Supiano MA, Applegate WB, et al. Intensive vs
Standard Blood Pressure Control and Cardiovascular Disease
Outcomes in Adults Aged ≥75 Years: A Randomized Clinical Trial.
JAMA. 2016;315(24):2673–2682. doi: 10.1001/jama.2016.7050.
- SPRINT Research Group, Wright JT Jr, Williamson JD, et al. A
randomized trial of intensive versus standard blood-pressure
control. N Engl J Med. 2015;373(22):2103–2116. doi:
10.1056/NEJMoa1511939. Epub 2015 Nov 9.
- Anker SD, Butler J, Filippatos G, et al. Empagliflozin in
heart failure with a preserved ejection fraction. N Engl J Med.
2021;385(16):1451–1461. doi: 10.1056/NEJMoa2107038. Epub 2021
Aug 27.
- Pitt B, Pfeffer MA, Assmann SF, et al. Spironolactone for
heart failure with preserved ejection fraction. N Engl J Med.
2014;370(15):1383–1392. doi: 10.1056/NEJMoa1313731.
- Pfeffer MA, Claggett B, Assmann SF, et al. Regional
variation in patients and outcomes in the Treatment of Preserved
Cardiac Function Heart Failure With an Aldosterone Antagonist
(TOPCAT) trial. Circulation. 2015;131(1):34–42. doi:
10.1161/CIRCULATIONAHA.114.013255. Epub 2014 Nov 18.
- Solomon SD, Claggett B, Desai AS, et al. Influence of
Ejection Fraction on Outcomes and Efficacy of
Sacubitril/Valsartan (LCZ696) in Heart Failure with Reduced
Ejection Fraction: The Prospective Comparison of ARNI with ACEI
to Determine Impact on Global Mortality and Morbidity in Heart
Failure (PARADIGM-HF) Trial. Circ Heart Fail. 2016;9(3):e002744.
doi: 10.1161/CIRCHEARTFAILURE.115.002744.
- Yusuf S, Pfeffer MA, Swedberg K, et al. Effects of
candesartan in patients with chronic heart failure and preserved
left-ventricular ejection fraction: the CHARM-Preserved Trial.
Lancet. 2003;362(9386):777–781. doi:
10.1016/S0140-6736(03)14285-7.
- Lund LH, Claggett B, Liu J, et al. Heart failure with
mid-range ejection fraction in CHARM: characteristics, outcomes
and effect of candesartan across the entire ejection fraction
spectrum. Eur J Heart Fail. 2018;20(8):1230–1239. doi:
10.1002/ejhf.1149. Epub 2018 Feb 12.
|
|
|
|




