|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| UDK 616.89-008.452-053.9 616-089.168-053.9 COBISS.SR-ID 262949388 |
ISSN 0350-2899. - God. 43, br. 1 (2018), str. 13-21 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Originalni rad / Original paper Postoperativni delirijum kod
gerijatrijskih pacijenata podvrgnutih hirurškoj intervenciji nakon
preloma zgloba kuka ili femura Danijela Stanković
(1), Zoran Jovanović (1), Vojislav Magdić (1), Nataša Rangelov (1),
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Preuzmite rad u pdf formatu | Sažetak: Uvod:
Postoperativni delirijum je akutno konfuzno stanje koje se razvija
neposredno nakon hirurške intervencije. Nije retka komplikacija u
gerijatrijskih pacijenata koji se podvrgavaju opsežnim hirurškim
zahvatima. Rizik faktori su: karakteristike pacijenta -starije
životna doba, polimorbiditet, hirurški i anesteziološki faktori.
Detekcija pacijenata koji su pod povećanim rizikom i prepoznavanje
kliničke slike delirijuma je značajna u zbrinjavanju gerijatrijskog
hirurškog pacijenta, jer neprepoznat i neadekvatno tretiran povećava
postoperativne komplikacije, produžava vreme i troškove
hospitalizacije i ostavlja dugoročne sekvele na kognitivni status i
kvalitet života pacijenta. Cilj: Ukazati na učestalost, starosnu
strukturu i karakteristike pacijenata, hirurških i anestezioloških
procedura, detekciju, terapijski tretman i značaj postoperativnog
delirijuma. Materijal i metode: Retrospektivna analiza i statistička
obrada podataka primenom χ2-testa, iz anestezioloških karti i
istorija bolesti pacijenata operativno zbrinutih zbog preloma zgloba
kuka ili femura na Ortopedskom odeljenju Zdravstvenog centra Negotin
u toku 2017. godine, koji su razvili postoperativni delirijum.
Rezutati: Od 195 operisanih pacijenata, 16 (8.20%) je razvilo
postoperativni kognitivni deficit. Svih 16 je hospitalizovano radi
operativnog zbrinjavanja preloma zgloba kuka ili femura. Nije
zabeležen nijedan slučaj kognitivnog deficita kod preloma druge
vrste i lokalizacije. 14/195 (7,2%) je imalo kriterijume za
postoperativni delirijum a dva pacijenta su razvila alkoholni
apstinencijalni sindrom i isključena su iz studije. Operativnom
zbrinjavanju preloma zgloba kuka ili femura je podvrgnuto ukupno
50/195 (25,6%) . Nakon hirurške intervencije, nultog operativnog
dana 14/50 pacijenata (28,0%) razvija postoperativni delirijum.
Analizirani su sledeći parametri: starost pacijenata, pol, ASA
status, komorbiditeti, dužina trajanja operativnog zahvata, primena
transfuzije krvi intraoperativno, vrsta anestezije, vrsta hirurške
intervencije. Prosečna starost pacijenata koji su razvili
postoperativni delirijum je 82.8 godina. Svi pacijenti su su imali
ASA status 3 i 4, sa značajnim kardiološkim i neurološkim
komorbiditetima. Od 14 pacijenata koji su razvili postoperativni
delirijum, 13/14 (92.9%) su ženskog pola, a 1/14 (7.1%) muškog.
Operativni zahvati su trajali između 90 i 120 minuta. Kod 6
pacijenata je urađena osteosinteza transtrohanternog preloma femura
(DHS), a kod 8 implantacija endoproteze kuka. Polovina pacijenata
7/14 (50%) je tokom operacije dobilo jedinicu transfuzije krvi i
zamrznute sveže plazme. u spinalnoj anesteziji je operisano 10/14
(71.4%) pacijenata a 4/14 (28,6%) u opštoj endotrahealnoj
anesteziji. Simptomi postoperativnog delirijuma kod 9/14 (64.29%)
pacijenata su trajali u proseku tri dana, i uspešno su kupirani
haloperidolom, simptomatskom i supstitucionom terapijom. Kod 5
pacijenata (35.71%), koji su preoperativno imali neurološke i
psihičke deficite,znaci kognitivne disfunkcije perzistiraju do
otpusta. i (M.Alzheimer, Dementio senilis, M. Parkinsoni). Zaključak: Postoperativni delirijum je česta komplikacija kod gerijatrijskih pacijenata sa polimorbiditetima podvrgnutih opsežnim hirurškim intervencijama. U našem uzorku postoperativni delirijum je utvrdjen u 14/195 bolesnika (7,2%) i to samo u podgrupi od 50 bolesnika sa operacijom preloma zgloba kuka ili femura (14/50 ili 28%) Detekcija pacijenata koji su pod povećanim rizikom i pravovremene farmakološke i nefarmakološke mere mogu doprineti smanjenju učestalosti neposrednih postoperativnih komplikacija i dugoročnih sekvela. Procena kognitivnih funkcija gerijatrijskih pacijenata treba da postane rutinski deo preoperativne kliničke evaluacije. Ključne reči: postoperativni delirijum, gerijatrijski pacijent, prelom kuka i femura Summary: Introduction: Postoperative delirium is an acute
confusional state that can develop immediately after surgery. It is
not a rare complication in geriatric patients undergoing major
surgical procedures. Risk factors include: patient characteristics -
advanced years, polymorbidity, surgical and anesthetic factors. In
geriatric surgical patient care it is important to detect patients
at increased risk and recognize the clinical features of delirium,
because unrecognized and inadequately treated increases
postoperative complications, prolonged hospitalization stay, costs,
leaves long-term sequelae and decreases life quality. Aim: To
determine the incidence, age structure and patient characteristics,
surgical and anesthetic procedures, detection, medical treatment and
importance of postoperative delirium. Material and methods:
Retrospective and statistic analysis of data using χ2-test, from
anesthesia records and medical histories of patients operated due to
hip joint fracture and femur fracture at Orthopedic Department of
the Negotin Health Center, in 2017 who developed postoperative
delirium. Results: Among 195 treated patients, 16 (8.20%) developed
postoperative cognitive deficit. All 16 were hospitalized for
surgical hip fracture or femur fracture treatment. There were no
cases of cognitive deficits in other types of fractures and
localization. Two patients developed alcohol withdrawal syndrome,
and other 14/195 (7,2%) postoperative delirium. A total of 50
patients (50/195 (25,6%)) underwent surgical treatment of fracture
of the hip or femur joint. After surgery, 14/50 patients (28%)
developed postoperative delirium. Following parameters were
analyzed: the age of patients, sex, ASA status, co-morbidities,
surgical procedure duration, blood transfusions during surgery, type
of anesthesia, type of surgery. The average age of patients who
developed postoperative delirium is 82.78 years. All patients are at
advanced age, ASA status 3 and 4, with significant cardiac and
neurological comorbidities. Among 14 patients who developed
postoperative delirium, 13/14 (92.86%) were female and 1/14 (7.14%)
male. Surgery lasted between 90 and 120 minutes. 6 patients
underwent femur osteosynthesis (DHS), and in 8 patients implantation
of hip endoprothesis was performed. 7/14 (50%) of patients received
blood transfusion and fresh frozen plasma in operating room.
10/14(71.42%) of patients received spinal anesthesia, and
4/14(28.57%) general endotracheal anesthesia. Symptoms of
postoperative delirium in 9/14 (64.29%) patients lasted three days,
on average, and have been successfully cured with haloperidol,
symptomatic and supportive therapy. In 5 patients (35.71%) the signs
of cognitive dysfunction persist until discharge. All of them had
neurological and mental deficits (M.Alzheimer, Dementia senilis,
Parkinson's disease) on admission. Conclusion: Postoperative
delirium is often complication in geriatric patients with
polymorbidity, undergoing extensive surgical procedures.
Ethiologically it is multifactorial. Detection of patients at
increased risk and prompt pharmacological and non-pharmacological
measures can contribute to the reduction of the incidence of
postoperative complications, immediate and long-term sequelae.
Assessment of cognitive function in geriatric patients should become
a routine part of clinical preoperative evaluation. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
UVODPostoperativni delirijum se definiše kao akutno konfuzno stanje
koje se razvija u satima ili danima nakon hirurške intervencije, i
nije retka komplikacija kod gerijatrijskih pacijenata koji se
podvrgavaju opsežnim hirurškim zahvatima. Još 1955. Bedford je prvi
primetio da se kognitivni poremećaji mogu povezati sa primenom
anestetika kod starijih pacijenata [1]. To je ukazalo na značaj ovih
poremećaja oni komplikuju, usporavaju hirurški oporavak, a nadalje
ceo proces terapijskog i hirurškog tretmana gerijatrijskog pacijenta
može biti minimiziran i obezvređen, ako kognitivna disfunkcija
ostane permanentni problem posle otpuštanja pacijenta iz bolnice
[2]. Sa globalnim starenjem svetske populacije, povećava se i broj
gerijatrijskih pacijenata koji će biti podvrgnuti nekoj hirurškoj
intervenciji, te raste i mogućnost od postoperativnih kognitivnih
komplikacija. Polovina svih hirurških procedura izvodi se kod
pacijenata starijih od 65 godina, što nadalje povećava rizik od
kognitivnih komplikacija [3,4]. U delu populacije iznad 65 godina
starosti, kognitivni problemi se povećavaju; 10% ljudi starijih od
65 godina ima neku kognitivnu smetnju, a 40% do 50% starijih od 85
godina ispunjava kriterijume za demenciju [5,6]. Već postojeći
komorbiditeti povećavaju rizik od postoperativnih komplikacija. Zbog
toga stariji pacijenti mogu imati samo benefit od preoperativne
procene kardijalne, respiratorne, hematološke i renalne funkcije.
Dokazano je da preoperativno postojanje kognitivnih oštećenja
povećava rizik od postoperativnih komplikacija, uključujući
konfuziju i memorijski deficit. Ipak, još uvek ne postoji rutinska
preoperativna kognitivna procena. Rizik faktori za razvoj
postoperativnog delirijuma su mnogobrojni i zavise od karakteristika
pacijenta, hirurških faktora i anestezioloških faktora. (Tabela
1a,b,c)
Tabela 1b. Hirurški faktori za razvoj postoperativnog
delirijuma
Tabela 1c. Anesteziološki faktori za razvoj
postoperativnog delirijuma
Detekcija pacijenata koji su pod povećanim rizikom i
prepoznavanje kliničke slike delirijuma postaje značajna stavka u
zbrinjavanju gerijatrijskog hirurškog pacijenta, jer ako ostane
neprepoznat i nije adekvatno tretiran, povećava postoperativne
komplikacije, produžava vreme i troškove hospitalizacije i može
ostaviti dugoročne sekvele na kognitivni status i kvalitet života
pacijenta [7]. Stopa kognitivnih komplikacija među gerijatrijskim
hirurškim pacijentima je značajna, čineći ga problemom koji okupira
pažnju zdravstvenog sistema u preoperativnom, perioperativnom i
postoperativnom periodu. Kod 20%-46% pacijenata starijih od 65
godina koji se podvrgavaju nekardijalnim operacijama zabeležen je
postoperativni delirijum [8]. Postoperativni delirijum manifestuje
klasične kliničke znake delirijuma - akutnu konfuziju tokom prvih
sati i dana nakon hirurške intervencije, gubitak pažnje i
dezorganizovano mišljenje koje pokazuje fluktuirajući tok tokom više
sati, ili se menja tokom dana. Pacijenti vrlo često imaju udruženi
poremećaj cirkadijalnog ritma i poremećaj ritma budnosti i sna [9].
Postoperativni delirijum se pojavljuje u 3 forme: 1) Hiperaktivni
pacijenti su agitirani, i često zahtevaju sedaciju i mere
ograničenja. 2) Hipoaktivni pacijenti su letargični i somnolentni i
pod rizikom su da ih medicinsko osoblje previdi 3) Subsindromalni
pacijenti su neprepoznati tokom postoperativnog perioda, i treba ih
uzeti u razmatranje, jer veliki deo pacijenata koji ima
postoperativni delirijum, kasnije razvija demenciju [10]. Američko
gerijatrijsko udruženje je skoro publikovalo dobar praktični vodič
koji se lako implementira, trebalo bi da standardizuje operativne
procedure za gerijatrijske pacijente koji se podvrgavaju hirurškom
zahvatu i mogao bi da doprinese redukciji stope postoperativnog
delirijuma (Tabela 2) [11].
Visok nivo sumnje na postoperativni delirijum je neophodan među
svim zdravstvenim radnicima koji su uključeni u lečenje i negu
pacijenata postoperativno, kod gerijatrijskih pacijenata posebno.
Minimum perioperativne evaluacije pacijenta rizičnih za razvoj
postoperativnog delirijuma treba da uključi upotrebu validnih
instrumenata kao što su Mini Mental State Examination (MMSE) (Tabela
3.) [12], revidiranje medikamenatozne terapije, kompletne
laboratorijske i biohemijske analize , analize urina, radiografiju
pluća i srca i EKG [11,13].
Prelom kuka i butne kosti je bolan, dovodi do većih gubitaka
cirkulišućeg volumena i poremećja homeostaze. Mere resuscitacije se
preduzimaju odmah nakon hospitalizacije, nadoknađuje se cirkulišući
volumen, inicijalno kristaloidima, a potom derivatima krvi,
primenjuje se multimodalna analgezija i koriguju se elektrolitni,
metabolički i ostali poremećaji. Hirurška intervencija se izvodi u
što kraćem roku, najbolje u periodu od 72h od preloma. Delirijum
treba posmatrati kao rezultat interakcije između predisponirajućih
rizik faktora vezanih za pacijenta i fiziološkog stresa. CILJOdrediti i analizirati učestalost, starosnu distribuciju, karakteristike pacijenata, hirurških i anestezioloških procedura, značaj postoperativnog delirijuma i postoperativne kognitivne disfunkcije, detekciju i terapijski tretman. Glavne hipoteze studije: 1) Pojava perioperativnog delirijuma zavisi od godina starosti pacijenata, 2) Pojava perioperativnog delirijuma zavisi od ASA statusa pacijenata (komorbiditeta). MATERIJAL I METODERetrospektivna analiza i statistička obrada podataka primenom χ2-testa, iz anestezioloških karti i istorija bolesti pacijenata operativno zbrinutih U toku 2017. godine na Ortopedskom odeljenju Zdravstvenog centra Negotin je izvedeno 195 hirurških intervencija u operacionoj sali, koje su zahtevale opsežniju preanesteziološku pripremu, anesteziju i postanestezijski nadzor. Izdvojena je podgrupa od 50 pacijenata zbog preloma zgloba kuka ili femura na Ortopedskom odeljenju Zdravstvenog centra Negotin u toku 2017. godine koji su razvili postoperativni delirijum. S obzirom da je prosek godina starosti operisanih pacijenata 79,0 (najmlađi 56 a najstariji 92 godine), svi pacijenti su podvrgnuti preoperativnoj pripremi koja uključuje navedene stavke. Pacijentima je nakon prijema uzeta detaljna anamneza i urađen kompletan klinički pregled, a stanje optimizirano. Analizirani su sledeći parametri: starost pacijenata, pol, ASA status, komorbiditeti, dužina trajanja operativnog zahvata, primena transfuzije krvi intraoperativno, vrsta anestezije, vrsta hirurške intervencije. REZULTATIOd svih operisanih 195 pacijenata njih 50 je operisano zbog
preloma zgloba kuka ili femura na Ortopedskom odeljenju Zdravstvenog
centra Negotin u toku 2017. godine 16/195 (8,20%) bolesnika je
razvilo postoperativni delirijum po tipu postoperativnog kognitivnog
deficita. Svih 16 je hospitalizovano radi operativnog zbrinjavanja
preloma zgloba kuka ili femura, nije zabeležen nijedan slučaj
kognitivnog deficita kod preloma druge vrste i lokalizacije, stoga
autori uporednu analizu podataka prikazuju u okviru ove grupe
pacijenata. Od 16 identifikovanih pacijenata, dva su razvila
alkoholni apstinencijalni sindrom, a 14 postoperativni delirijum.
Operativnom zbrinjavanju preloma zgloba kuka ili femura je
podvrgnuto ukupno 50 pacijenata od 195 odnosno 25,6%. Nakon hirurške
intervencije, nultog operativnog dana, u periodu od nekoliko sati,
14 pacijenata (28%) je razvilo postoperativni delirijum. Dužina
trajanja operativnih zahvata je bila između 90 i 120 minuta. Kod 6
(42,86%) pacijenata je urađena osteosinteza transtrohanternog
preloma femura (DHS), a kod 8 (57,14%), pacijenata implantacija
endoproteze kuka. Sedam pacijenata je tokom operativnog zahvata
dobilo jedinicu transfuzije krvi i zamrznute sveže plazme. Centralni
neuroblok-spinalnu anesteziju je dobilo, 10 (71.42%) pacijenata je
dobilo a 4 (28,57%) je operisano u opštoj endotrahealnoj anesteziji.
Regionalna anestezija, kao metoda izbora, bila je pokušana kod svih
pacijenata, ali je opšta anestezija izvedena kod onih gde
anesteziolog zbog deformiteta kičmenog stuba nije uspeo da
identifikuje subarahnoidalni prostor. Simptomi postoperativnog
delirijuma kod 9 pacijenata su trajali u proseku tri dana, i uspešno
su kupirani haloperidolom, simptomatskom i supstitucionom terapijom.
Kod 5 od 14 pacijenata (35.71%) znaci kognitivne disfunkcije
perzistiraju do otpusta. Svo petoro na prijemu u anamnezi ima
neurološke i kognitivne deficite (M. Alzheimer, Dementio senilis, M.
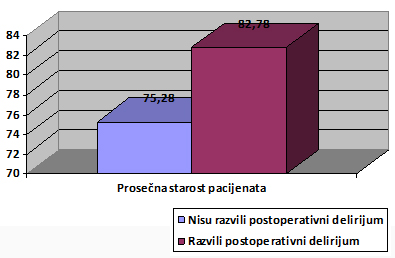
Parkinsoni). Grafikon 1. Prosečna starost u godinama
pacijenata koji su razvili/ nisu razvili postoperativni delirijum
nakon operativnog zbrinjavanja preloma kuka ili femura Tabela 4. Distribucija pacijenata mladjih od 80 godina vs
osamdeseogodišnjaci prema razvijanju postoperativnog delirijuma
Zaključujemo da je starost pacijenata veća od 80 godina visoko
statistički značajno povezana sa pojavom postoperativnog
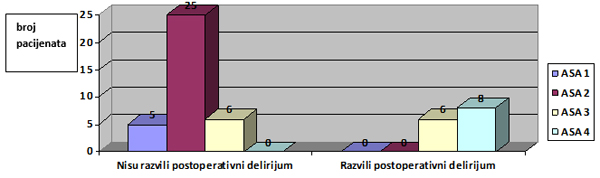
delirijuma.( χ2= 9,92, p<0,01) Grafikon 2. Individualna distribucija ASA
statusa(1-4) pacijenata koji su razvili/ nisu razvili postoperativni
delirijum nakon operativnog zbrinjavanja preloma kuka ili femura
(prikaz u apsolutnim brojevima) Tabela 5. Komparacija podgrupa spojenih viših ASA
kategorija 3 i 4 (više komorbiditeta) u odnosu na spojene niže ASA 1
i 2 prema razvoju postoperativnog delirijuma nakon operativnog
zbrinjavanja preloma kuka ili femura
Uporedjivanjem podgrupa nastalih spajanjem viših ASA kategorija 3 i 4 (više komorbiditeta) u odnosu na spojene niže ASA 1 i 2, prema razvoju postoperativnog delirijuma nakon operativnog zbrinjavanja preloma kuka ili femura i zračunati χ2 je 29,17 , te postoji visoko statistički značajna(p<0,001) povezanost izmedju ASA statusa 3 i 4 (odnosno većeg broja komorbiditeta) i pojave postoperativnog delirijuma DISKUSIJA14 pacijenata sa postoperativnim delirijumom bili su ASA statusa
3 (6 pacijenata ili 42,86%) ili 4 (8 pacijenata ili 57,14%), sa
značajnim kardiološkim i neurološkim komorbiditetima. Što se
hirurških razloga tiče, tip operacije i izbor anestezije su
fiziološki stresori koji produkuju ne samo postoperativni delirijum,
nego i veću mogućnost od razvoja postoperativne kognitivne
disfunkcije. Jedan od pristupa da se smanji mogućnost za razvoj
postoperatvnog delirijuma je izvođenje titrirane anestezije manje
dubine [16]. Ovo uključuje primenu manjih i ređih doza medikamenata
i anestetika. U studiji koja je upoređivala laganu i duboku sedaciju
u pacijenata koji se podvrgavaju hirurgiji zbog frakture kuka,
procenat postoperativnog delirijuma je bio veći kod pacijenata koji
su duboko sedirani [17]. Regionalna anestezija, kada god je to
moguće, treba se uzeti za metodu izbora kod gerijatrijskih
pacijenata koji se podvrgavaju elektivnim operacijama. Regionalna
spinalna anestezija je bila metoda izbora za sve naše pacijente i
opšta endotrahealna anestezija je izvedena kod onih pacijenata gde
subarahnoidalni prostor nije mogao biti identifikovan.
Analgosedacija i anestetici su titrirani u malim dozama, a izbegnuti
su svi medikamenti koji mogu uticati na kognitivni status pacijenta.
Pacijentima su analgetici administrirani multimodalnim pristupom, sa
tri analgetika (paracetamol, metamizol, nesteroidni antiinflamatorni
analgetici). Izbegavanje antiholinergika koji deluju centralno i
meperidina su dve specifične preporuke koje mogu lako da se
implementiraju, da bi potencijalno smanjile postoperativnu
konfuziju. ZAKLJUČAKPostoperativni delirijum je sa globalnim starenjem populacije sve
češća komplikacija kod gerijatrijskih pacijenata podvrgnutih
opsežnim hirurškim intervencijama. Etiološki je multifaktorijalan i
uzroci još uvek nisu potpuno objašnjeni. Detekcija pacijenata koji
su pod povećanim rizikom i pravovremene farmakološke i
nefarmakološke mere mogu doprineti smanjenju učestalosti
postoperativnog delirijuma, neposrednih postoperativnih komplikacija
i dugoročnih sekvela koje značajno smanjuju kvalitet života
pacijenta i povećavaju troškove lečenja i rehabilitacije. LITERATURA
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Adresa autora / Corresponding
address: Danijela Stanković, Služba anestezije i reanimacije, Zdravstveni centar Negotin; Negotin E-mail: stankovic.danijela8@gmail.com |
Rad primljen: 1.4.2018. Elektronska verzija objavljena: 9.5.2018. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||