|
||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
| UDK 616.12-008.311-053.2 |
ISSN 035-2899, 39(2014) br.1 p.31-35 |
|||||||||||||||||||||||||||||||||||
|
Prikaz slučaja Paroksizmalna supraventrikularna tahikardija u
dečijem uzrastu |
||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
| Preuzmite rad u pdf formatu | Sažetak: Uvod: Poremećaji srčanog ritma kod dece nisu retka pojava i ne moraju biti udruženi sa strukturnim oštećenjem srčanog mišića. Najčešće se javljaju paroksizmalne pretkomorske tahikardije sa incidencom 1:500. Ove tahiaritmije kod dece karakteriše broj srčanih udara od 160-360 u minutu. Cilj: Cilj rada je da se prikaže kvalitet života deteta sa paroksizmalnom supraventrikularnom tahikardijom (PSVT) i uloga službe hitne medicinske pomoći (SHMP) u zbrinjavanju napada tahikardije. Prikaz slučaja: Devojčicu starosti 7 godina dovela je majka u ambulantu SHMP Doma zdravlja Bečej (DZ Bečej) 01. 11. 2008. godine u 17:09h zbog lupanja srca. Napad se kod deteta javio prvi put, u naporu, unazad pola sata. Kliničkim pregledom je ustanovljeno da je pacijentkinja hipotenzivna (TA 85/50 mmHg), tahikardna (300 otkucaja/minuti), sa saturacijom kiseonika u perifernoj krvi 100%. Na elektrokardiografskom (EKG) zapisu je očitan sinusni ritam frekvence 300/min, levogram, sa denivelacijom ST segmenta u svim odvodima 3-5mm. Pacijentkinja je transportovana u pratnji medicinske sestre pod dijagnozom Tachycardia paroxysmalis (I 47), bez prehospitalno primenjene terapije. Hospitalizovana je na Odeljenju kardiologije Instituta za zdravstvenu zaštitu dece i omladine Vojvodine u Novom Sadu (IZZZDiO Novi Sad) u trajanju od deset dana. Otpuštena je sa dijagnozom Tachycardia paroxysmalis supraventricularis (I 47.1) i preporučena je terapija propranololom. I pored primenjene terapije, kod pacijentkinje su se i dalje javljali ataci PSVT. Terapija je od strane kardiologa zamenjena. Primenjen je presolol, potom amiodaron, onda kombincija amiodarona i presolola, a od avgusta 2011. koristi propafen tablete. Pacijentkinja je do 10. 02. 2013. ukupno 27 puta imala napad tahikardije. U Dečijem dispanzeru DZ Bečej zbrinjavana je pet puta, četiri puta su pozvani lekari SHMP da je preuzmu iz dispanzera i 18 puta je dovedena u SHMP. U većini slučajeva, kada su pacijentkinju zbrinjavali lekari SHMP, PSVT je konvertovana u sinusni ritam presololom ili kombinacijom presolola i amiodarona. U dva slučaja PSVT je konvertovana Valsava manevrom. U dve trećine poseta, nakon primenjene terapije i konvertovanja PSVT u sinusni ritam, pacijentkinja je vraćena kući. Devet puta je poslata u IZZZDIO Novi Sad, gde je i hospitalizovana. Zaključak: Ukoliko su napadi PSVT, kod dece starije od godinu dana, sa teškom kliničkom slikom i učestali, pristupa se kontinuiranoj medikamentoznoj terapiji. Najveću efikasnost je pokazao amiodaron koji sprečava pojavu napada u čak 85% slučajeva. Međutim, kod naše pacijentkinje, i pored primene kontinuirane medikamentozne terapije, napadi su se nastavili. Česti su, sa teškom kliničkom slikom i ograničavaju svakodnevnu dečiju aktivnost. Većinu napada lekari SHMP uspevaju da konvertuju u sinusni ritam, tako da ne mora svaki put da bude poslata u tercijarnu zdravstvenu ustanovu i hospitalizovana. Ključne reči: poremećaji srčanog ritma kod dece, PSVT, antiaritmici Napomena: sažetak na engleskom jeziku Note: Summary in English |
|||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
UVODU osnovi aritmija je poremećaj u stvaranju ili provođenju
impulsa, ili i jedno i drugo. „Reentry” fenomen kružnog kretanja
draži je najčešći mehanizam odgovoran za nastanak tahikardije kod
dece. Poremećaj u pretkomorsko-komorskom provođenju je posledica
zahvaćenosti atrioventrikularnog čvora ili proksimalnog dela
His-Purkinijevog sistema [1]. CILJCilj rada je da se prikaže kvalitet života deteta sa paroksizmalnom supraventrikularnom tahikardijom (PSVT) i uloga službe hitne medicinske pomoći (SHMP) u zbrinjavanju napada tahikardije. MATERIJAL I METODEU radu je korišćeno retrospektivno, opservaciono istraživanje koje je sprovedeno u SHMP Doma zdravlja Bečej (DZ Bečej). Naša pacijentkinja je praćena u periodu od 01. 11 .2008. do 10. 02. 2013. Podaci su prikupljeni iz ambulantnih protokola, protokola terenskih ekipa i Zdravstvenog kartona Dečijeg dispanzera DZ Bečej, o vitalnim parametrima (TA, SpO2, frekvenca), EKG zapisima, primenjenoj terapiji, učestalosti recidiva PSVT, broju slanja u IZZZDIO Novi Sad, kao i o broju hospitalizacija u navedenoj ustanovi. PRIKAZ SLUČAJADevojčicu starosti 7 godina dovela je majka u ambulantu SHMP Doma
zdravlja Bečej (DZ Bečej) 01. 11. 2008. godine u 17:09h zbog lupanja
srca. Napad se kod deteta javio prvi put, u naporu, unazad pola
sata. Kliničkim pregledom je ustanovljeno da je pacijentkinja
hipotenzivna (TA 85/50 mmHg), tahikardna (300 otkucaja/minuti), sa
saturacijom kiseonika u perifernoj krvi 100%. Na
elektrokardiografskom (EKG) zapisu je očitan sinusni ritam frekvence
300/min, levogram, sa denivelacijom ST segmenta u svim odvodima
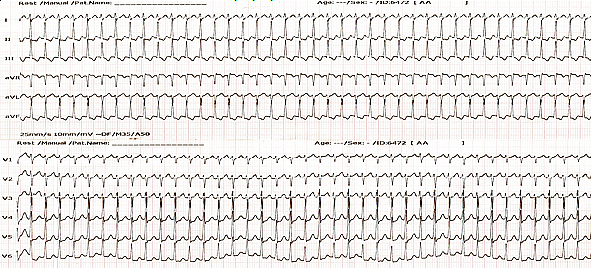
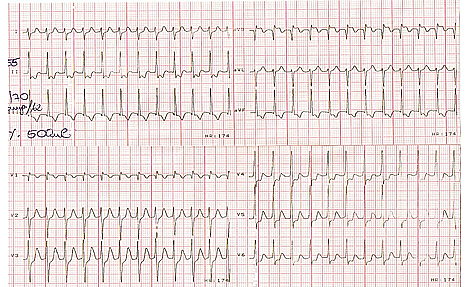
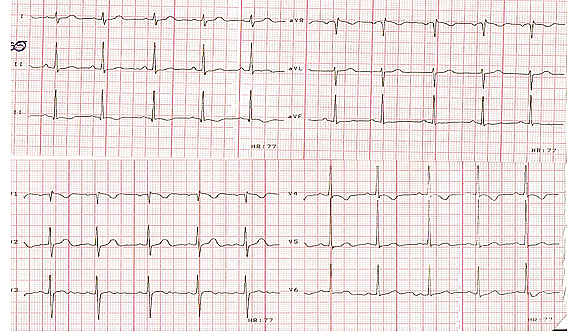
3-5mm. 1. EKG zapis pri prvom ataku PSVT u SHMP. 2. EKG zapis pri ponovljenim atacima PSVT u SHMP. U dve trećine poseta, nakon primenjene terapije i konvertovanja PSVT u sinusni ritam, pacijentkinja je vraćena kući. Devet puta je poslata u IZZZDIO Novi Sad, gde je i hospitalizovana. 3. EKG zapis nakon primenjene terapije u SHMP. DISKUSIJAPrema istraživanju koje je sprovedeno u Službi za zdravstvenu
zaštitu dece i omladine Dom zdravlja Vračar, Beograd u periodu
1988-2001. godine, dokazano je da se PSVT javlja približno u istom
broju muške (52%) i ženske dece (48%), što ukazuje da nema bitne
razlike u incidenci u odnosu na pol. Uzrast, kada je počela PSVT,
varira od 1. dana do 18. godine života. Prva epizoda PSVT je nastala
kod 52,6% u prve dve godine života [6]. Učestalost aritmija kod dece
prema Jacobsonu i saradnicima, bez organskog oštećenja miokarda,
iznosi od 0,8% do 2,2% , a oko 40% dece sa virusnom infekcijom ima
elektrokardiografske promene koje upućuju na organsko oštećenje
miokarda u sklopu koga se mogu javiti najrazličitiji poremećaji
ritma [7]. ZAKLJUČAKUkoliko su napadi PSVT, kod dece starije od godinu dana, sa teškom kliničkom slikom i učestali, pristupa se kontinuiranoj medikamentoznoj terapiji. Najveću efikasnost je pokazao amiodaron koji sprečava pojavu napada u čak 85% slučajeva. Međutim, kod naše pacijentkinje, i pored primene kontinuirane medikamentozne terapije, napadi su se nastavili. Česti su, sa teškom kliničkom slikom i ograničavaju svakodnevnu dečiju aktivnost. Većinu napada lekari SHMP uspevaju da konvertuju u sinusni ritam, tako da ne mora svaki put da bude poslata u tercijarnu zdravstvenu ustanovu i hospitalizovana. LITERATURA
Zahvalnost: |
||||||||||||||||||||||||||||||||||||
| Adresa autora: Milena Jokšić Zelić Služba Hitne medicinske pomoći, DZ Bečej, Braće Tan 3, 21220 Bečej; Srbija; E-mail: milenajoksic@hotmail.com |
Rad primljen: 12. 3. 2014. Rad prihvaćen: 27. 3. 2014. Elektronska verzija objavljena: 20. 6.2014. |
|||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||