|
||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
| UDK 616.853 ; 616.8-006.6-06 |
ISSN 035-2899, 37(2012) br.3 p.173-176 |
|||||||||||||||||||||||||||||||||||
|
Prikaz slučaja Epilepsija i astrocitom: povezanost, uzrok i međusobna pojava Epilepsy and astrocytoma: correlation, cause and mutual occurrence Maja Mladenović Zdravstveni centar Zaječar, Služba neurologije |
||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
| Preuzmite rad u pdf formatu | Sažetak: UVOD. Astrocitom predstavlja tumor moždanog tkiva koji vodi poreklo od astrocita. Najbrojniji su astrocitomi visokog stepena zloćudnosti koji čine oko 38% svih tumora moždanog tkiva. Prosečno preživljavanje kod pacijenata sa policističnim astrocitomom je oko 10 godina, kod niskodiferentovanog astrocitoma je oko 5 godina, a kod anaplastičnog astrocitoma oko 2 godine. Tačan broj obolelih od epilepsije se ne zna uprkos svim istraživanjima. Smatra se da u našoj zemlji od ove bolesti boluju između 4 i 7 stanovnika na 1000. Kod spororastućih astrocitoma od početka bolesti do pojave epilepsije može proći 15 do 25 godina. PRIKAZ SLUČAJA. Bolesnica S.K., stara 32 godine, hospitalizovana na neurologija ZC Zaječar zbog serije epileptičkih napada tipa GM. Bolest je počela u osmoj godini života slabom glavoboljom, malaksalošću i povraćanjem. Nakon neurološkog pregleda i CT snimanja otkrivena je ekspanzivna promena u III moždanoj komori. Posle neurohiruške intervencije, patohistološkim nalazom potvrđena je dijagnoza astrocitoma gr. II. Pacijentkinja je bila na antiepileptičnoj terapiji. Bolesnica je u više navrata tokom života podvrgnuta neurohiruškim intervencijima, zbog recidivantnog tumora, hematoma i hidrocefalusa. Jedanaest godina nakon prve operacije dolazi do prvog epileptičnog napada. Od tada se epileptični napadi javljaju u zimskim mesecima, periodično i dobro reaguju na uvođenje novog antiepileptika. ZAKLJUČAK. Kod ove pacijentkinje je period od dijagnostikovanja astrocitoma do pojave epileptičkih napada duži od uobičajenog, te se nameće pitanje pravog uzroka epilepsije. Zašto se napadi javljaju u skoro pravilnom vremenskom periodu, sa čime je to povezano i zašto svaki put dobro odreaguje na novi lek? Ovo su pitanja za koja se nadamo da ćemo uskoro naći odgovor. Ključne reči: Astrocitom, epilepsija, antiepileptična terapija Napomena: sažetak na engleskom jeziku Note: Summary in English |
|||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
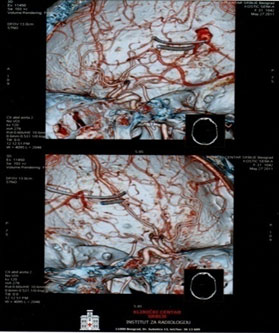
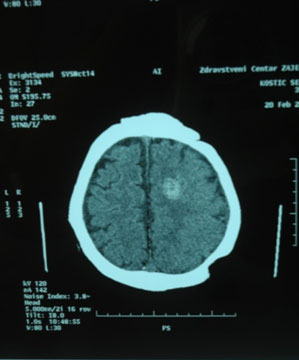
UVODTumor endokranijuma je svaka novotvorevina u lobanjskoj duplji, koja se razvija na nervnom tkivu i krvnim sudovima mozga, meningeama, intrakranijalnom delu mozdanog živca, embrionalnim defektima, hipofizi, epifizi, unutrašnjoj površini kranijuma, koji ima progresivan rastući tok i u svojoj evoluciji razara moždano tkivo dovodeći do hidrocefalusa. [1] Astrocitom predstavlja tumor moždanog tkiva koji vodi poreklo od astrocita. Simptomi i znaci astrocitoma su nespecifični i mogu da budu: epileptični napadi različitog tipa i vrste, ispadi motorike, senzibiliteta i vidnog polja, oštećenja nekih funkcija (govor, hod, mentalne sposobnosti i ponašanje), glavobolja i povraćanje. Dijagnoza se postavlja detaljnom anamnezom, neurološkim pregledom, CT-om i NMR. Lečenje je pre svega operativno, dolazi u obzir i upotreba hemioterapije i zračne terapije, u zavisnosti od tipa tumora. Kako je astrocitom ekspanzivni proces u lobanjskoj jami, dovodi do povećanog intrakranijalnog pritiska i iritacije, što za posledicu može imati i epi napade. Kada, kao u ovom slučaju, znamo uzrok epilepsije, onda govorimo o simptomatsokoj epilepsiji. Prema podacima iz literature, primarni intrakranijalni tumori čine oko 2% svih zloćudnih tumora u starosnoj grupi od 15 do 30 godina. Ukupna incidenca je oko 6 osoba na 100000 stanovnika godišnje [2]. Najbrojniji su astrocitomi visokog stepena zloćudnosti koji čine oko 38% svih tumora moždanog tkiva. Biološke osobine astrocitoma vezane su za njegov patohistološki gradus, a na CT, između ostalog i veličinom tumorske mase. Prosečno preživljavanje kod pacijenata sa policističnim astrocitomom je oko 10 godina, kod niskodiferentovanog astrocitoma je oko 5 godina, a kod anaplastičnog astrocitoma oko 2 godine. [3] Tačan broj obolelih od epilepsije se ne zna uprkos svim istraživanjima. Smatra se da u našoj zemlji od ove bolesti boluju između 4 i 7 stanovnika na 1000. [4] Kod spororastućih astrocitoma od početka bolesti do pojave epilepsije može proći 15 do 25 godina. [5] Godišnja incidenca epilepsije iznosi oko 50 novih slučajeva na 100.000 stanovnika u Evropi i SAD, dok u nekim delovima Afrike i Azije iznosi i preko 100 [6]. Postoje studije koje ukazuju na značajnu povezanost postoperativni epileptičkih napada sa preoperativnim, kao i povezanost sa patologijom tumora, uzrastom pacijenta i dijagnozom. Epileptični napadi se u velikoj meri javljaju unutar 6 meseci od operacije. [7] Ako se pacijentu i pored antiepileptične terapije nakon kraniotomije jave epileptičkih napadi, treba uraditi NMR zbog provere da nije došlo do recidiva ili hemoragije. CILJ RADACilj rada je da se prikaže slučaj pacijentkinje starosti 32 godine sa astrocitomom i simptomatskom epilepsijom, dužina preživljavanja i periodičnost javljanja epileptičkih napada. PRIKAZ SLUČAJABolesnica S.K., stara 32 godine, bez podataka u ličnoj anamnezi
značajnih za hereditet. U porodičnoj anamnezi se dobija podatak da
su i deda po ocu i po majci bolovali od tumora mozga.
U osmoj godini, je bolesnica imala još jednu neurohirušku
intervenciju, urađena je trepanacija frontalne kosti i otklonjen je
tumor, ali zbog položaja nije ga bilo moguće u potpunosti otkloniti.
Kao poboljšana otpušta se kući sa terapijom tbl. Phenobarbiton 100mg
1x1/2 uveče. Patohistološkim pregledom potvrđeno je da se radi o
astrocitomu gr II. Nakon operacije, u osmoj godini pacijentkinja
odlazi u Nemačku, Institut fur immuntherapie onkologisher
Erkrankungen, gde je primenjena imunoterapija. Nakon ovoga
pacijentkinja je redovno odlazila na kontrolne preglede kod
neurologa i neurohirurga, uzimala propisanu terapiju, dobro se
osećaja i pohađala je redovno osmogodišnju školu.
Sledi ponovna hospitalizacija na neurologiju u Zaječaru i zamena antiepileptika (uvodi valproat u terapiju i započinje sa redukcijom lamotrigina). Za vreme hospitalizacije nema novih napada, te se otpušta kući sa terapijom tbl. lamotrigin 100 mg 1x1/2, topiramat na 1x 175 mg, tbl. valproinska kiselina 2x1. Lamotrigin se potpuno isključuje mesec dana kasnije. Pacijenkinja je šest meseci kasnije, na dva antiepileptika, bez epileptičkih napada. ZAKLJUČAKU najvećem broju slučajeva epilepsija se javlja unutar šest meseci od operacije glioma mozga, ali takođe postoji mogućnost da se oni jave znatno kasnije. Kod prikazane pacijentkinje epileptični napadi su se javili jedanaest godina nakon prve operacije, tri godine nakon reoperacije u periodu kada je CT endokranijuma ukazao na postojanje promena u zadnjoj lobanjskoj jami. Nameće se pitanje: da li u ovom slučaju postoji povezanost epilepsije i astrocitoma, da li je ovog puta uzrok epilepsije hematom, postiradiaciona ožiljno tkivo ili rest tumor? Epileptični napadi su se javljali periodično; u zimskim mesecima, i pored povećavanja doze do tada uzimanog antiepileptika, nisu se kupirali. Uvođenjem novog antiepileptika napadi se kupiraju za duži vremenski period, kada pacijentkinja relativno dobro funkcioniše. Zašto se napadi javljaju u skoro pravilnom vremenskom peri-odu, sa čime je to povezano i zašto svaki put dobro odreguju na novi lek? Ovo su pitanja za koja se nadamo da ćemo uskoro naći odgovor. LITERATURA
|
||||||||||||||||||||||||||||||||||||
| Adresa autora: Maja Mladenovic Zdravstveni centar Zaječar Rasadnička bb, 19000 Zaječar E-mail: maja.mladenovic@yahoo.com |
Rad primljen: 9.4.2012. Rad prihvaćen: 19.5.2012. Elektronska verzija objavljena: 27.12.2012. |
|||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||